علل شایع ناباروری در مردان و جدیدترین روشهای درمانی
خلاصه مقاله را به صورت صوتی گوش کنید
ناباروری مردان، موضوعی که زمانی در هالهای از سکوت و انگهای اجتماعی پنهان بود، امروزه به عنوان یک واقعیت پزشکی شناخته میشود که تقریباً نیمی از موارد ناباروری زوجین را به خود اختصاص میدهد. این چالش، که میلیونها مرد را در سراسر جهان تحت تأثیر قرار میدهد، دیگر یک بنبست نیست. با پیشرفتهای شگرف علم پزشکی، درک ما از علل ناباروری مردان عمیقتر شده و افقهای جدیدی برای درمان گشوده شده است.
درک مفهوم ناباروری مردان
بر اساس تعریف سازمان بهداشت جهانی (WHO)، ناباروری به عدم توانایی در دستیابی به بارداری پس از 12 ماه یا بیشتر رابطه جنسی منظم و بدون استفاده از روشهای پیشگیری گفته میشود. ناباروری مردان به طور خاص به وضعیتی اطلاق میشود که مشکل از جانب شریک مرد باشد. این مسئله میتواند ناشی از تولید ناکافی اسپرم، عملکرد غیرطبیعی اسپرم یا انسدادهایی باشد که از خروج اسپرم جلوگیری میکنند.
مهمترین نکته در مواجهه با مشکلات باروری در مردان، پذیرش آن به عنوان یک وضعیت پزشکی و پرهیز از قضاوتهای نادرست است. این یک بیماری است، نه یک نقص یا کاستی. گام اول برای غلبه بر این چالش، شناخت دقیق علت و مراجعه به متخصص برای دریافت یک برنامه درمانی مشخص است. خوشبختانه، امروزه بخش بزرگی از این مشکلات قابل درمان هستند و راههای متعددی برای تحقق رویای فرزندآوری وجود دارد.
علل شایع ناباروری در مردان
علل ناباروری مردان بسیار متنوع و پیچیده هستند و میتوان آنها را در چند دسته اصلی طبقهبندی کرد. شناسایی دقیق علت زمینهای، کلید انتخاب مؤثرترین روش درمانی است.
مشکلات تولید و عملکرد اسپرم
این دسته از مشکلات، شایعترین علل ناباروری مردان را تشکیل میدهند و مستقیماً بر کمیت و کیفیت اسپرمها تأثیر میگذارند.
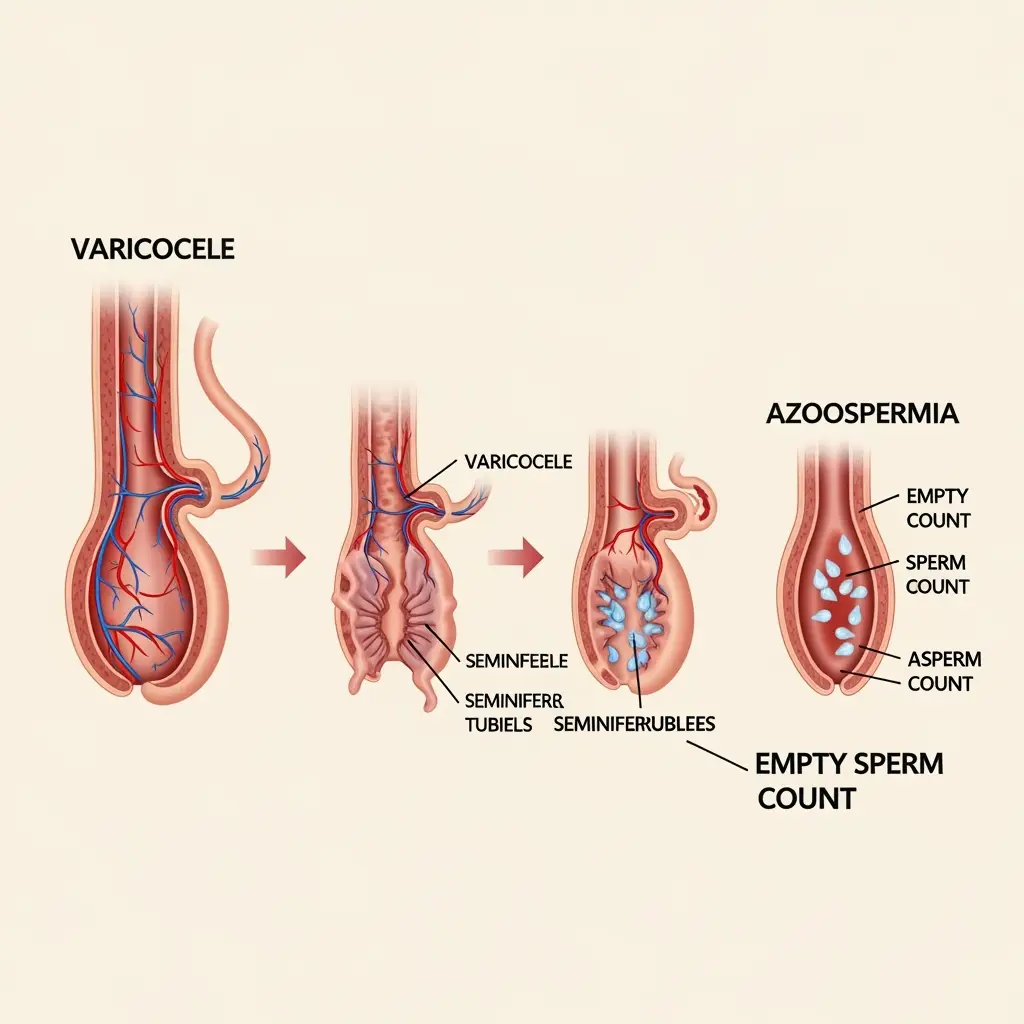
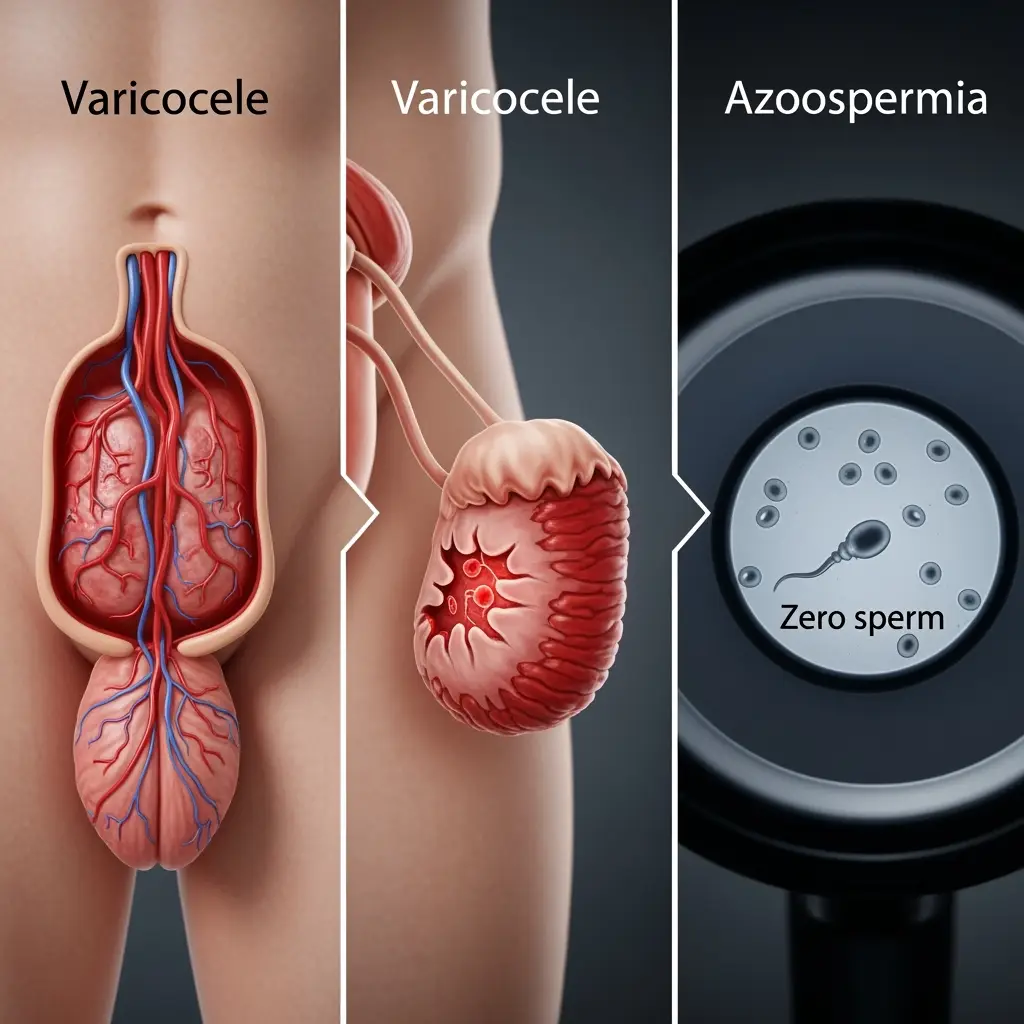
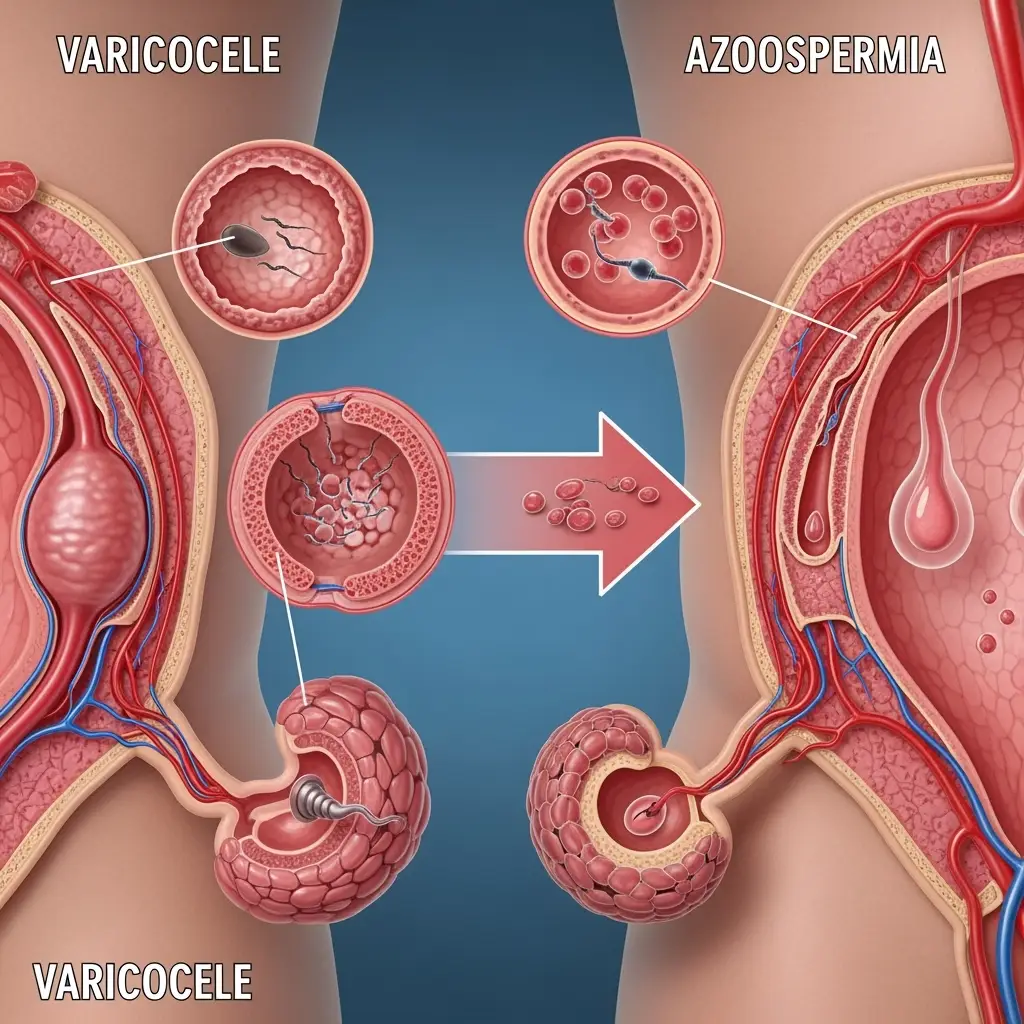
- واریکوسل (Varicocele): واریکوسل به اتساع و پیچخوردگی وریدهای داخل کیسه بیضه (اسکروتوم) گفته میشود که شبیه به وریدهای واریسی در پا است. این وضعیت شایعترین علت قابل اصلاح ناباروری مردان است. واریکوسل با افزایش دمای بیضهها، میتواند به تولید و کیفیت اسپرم آسیب جدی وارد کند و منجر به کاهش تعداد، تحرک اسپرم و تغییر درشکل طبیعی اسپرم (مورفولوژی اسپرم) شود.
- مشکلات هورمونی: تعادل هورمونی برای تولید سالم اسپرم حیاتی است. اختلال در عملکرد غده هیپوتالاموس، هیپوفیز (در مغز) یا خود بیضهها میتواند منجر به عدم تعادل در هورمونهایی نظیر تستوسترون، FSH و LH شود. این عدم تعادل، فرآیند اسپرمسازی (اسپرماتوژنز) را مختل میکند و یکی از دلایل مهم ناباروری مردان محسوب میشود.
- عوامل ژنتیکی: برخی اختلالات ژنتیکی میتوانند به شدت بر باروری مردان تأثیر بگذارند. سندرم کلاینفلتر(داشتن یک کروموزوم X اضافی)، حذفهای کوچک در کروموزوم Y یا Y-chromosome microdeletions و سایر ناهنجاریهای کروموزومی میتوانند منجر به تولید بسیار کم اسپرم یا عدم تولید آن شوند.
- عفونتها: عفونتهای دستگاه ادراری-تناسلی، از جمله بیماریهای مقاربتی (STI) مانند کلامیدیا و سوزاک، یا عفونتهایی مانند اوریون که باعث التهاب بیضه (اورکیت) میشوند، میتوانند به بافت بیضه آسیب رسانده، تولید اسپرم را مختل کرده یا با ایجاد بافت اسکار، باعث انسداد در مسیر خروج اسپرم شوند.
اختلالات ساختاری و انسدادی
در این گروه از مشکلات، تولید اسپرم ممکن است طبیعی باشد، اما به دلیل وجود یک مانع فیزیکی، اسپرمها نمیتوانند از بدن خارج شوند.
- انسداد مجاری: مجاری انزالی (مانند اپیدیدیم و وازدفران) میتوانند به دلایل مختلفی از جمله عفونتهای پیشین، جراحیهای قبلی (مانند وازکتومی)، آسیبها یا نقایص مادرزادی مسدود شوند. این انسداد مانع از رسیدن اسپرم به مایع منی میشود.
- انزال رتروگراد (Retrograde Ejaculation): در این حالت، هنگام ارگاسم، مایع منی به جای خروج از آلت تناسلی، به سمت عقب و به داخل مثانه برمیگردد. این مشکل میتواند ناشی از جراحیهای پروستات یا مثانه، دیابت یا مصرف برخی داروها باشد.
- عدم وجود مادرزادی وازدفران (CBAVD): این یک بیماری ژنتیکی است که در آن لولههای حملکننده اسپرم (وازدفران) از بدو تولد تشکیل نشدهاند. این وضعیت اغلب با ژن فیبروز کیستیک مرتبط است.
آزواسپرمی یا اسپرم صفر: یک چالش قابل مدیریت
آزواسپرمی که در میان عموم با اصطلاح اسپرم صفر شناخته میشود، به وضعیتی اطلاق میگردد که در آن هیچ اسپرمی در مایع منی مرد وجود ندارد. این یکی از جدیترین علل ناباروری مردان است اما لزوماً به معنای عدم امکان فرزندآوری نیست. آزواسپرمی به دو نوع اصلی تقسیم میشود:
- آزواسپرمی انسدادی (Obstructive Azoospermia): در این نوع، تولید اسپرم در بیضهها طبیعی است، اما به دلیل انسداد در مسیر، اسپرم به مایع انزالی نمیرسد. این نوع معمولاً شانس درمانی بالاتری دارد.
- آزواسپرمی غیر انسدادی (Non-obstructive Azoospermia): در این حالت، مشکل به دلیل نقص شدید در تولید اسپرم در خود بیضهها است که میتواند ناشی از عوامل هورمونی، ژنتیکی یا آسیب به بیضهها باشد.
تشخیص نوع آزواسپرمی برای تعیین بهترین مسیر درمان ناباروری مردان حیاتی است.
عوامل محیطی و سبک زندگی
سبک زندگی مدرن و عوامل محیطی نقش پررنگی در افزایش شیوع مشکلات باروری در مردان دارند.
- مصرف دخانیات و الکل: سیگار کشیدن و مصرف بیرویه الکل به طور مستقیم بر تعداد، تحرک و مورفولوژی اسپرم تأثیر منفی میگذارد.
- چاقی و اضافه وزن: چاقی میتواند باعث تغییرات هورمونی و افزایش دمای ناحیه تناسلی شود که هر دو برای سلامت اسپرم مضر هستند.
- استرس: استرس مزمن با تأثیر بر هورمونهای تنظیمکننده تولید اسپرم، میتواند باروری را کاهش دهد.
- تماس با سموم و مواد شیمیایی: قرار گرفتن در معرض آفتکشها، فلزات سنگین (مانند سرب)، حلالهای صنعتی و سایر مواد شیمیایی میتواند سمی بوده و به فرآیند اسپرمسازی آسیب برساند.
- افزایش دما: بیضهها برای تولید بهینه اسپرم به دمایی کمی پایینتر از دمای بدن نیاز دارند. استفاده مکرر از سونا، جکوزی، پوشیدن لباسهای زیر تنگ و قرار دادن طولانیمدت لپتاپ روی پاها میتواند دمای بیضهها را افزایش داده و کیفیت اسپرم را کاهش دهد.
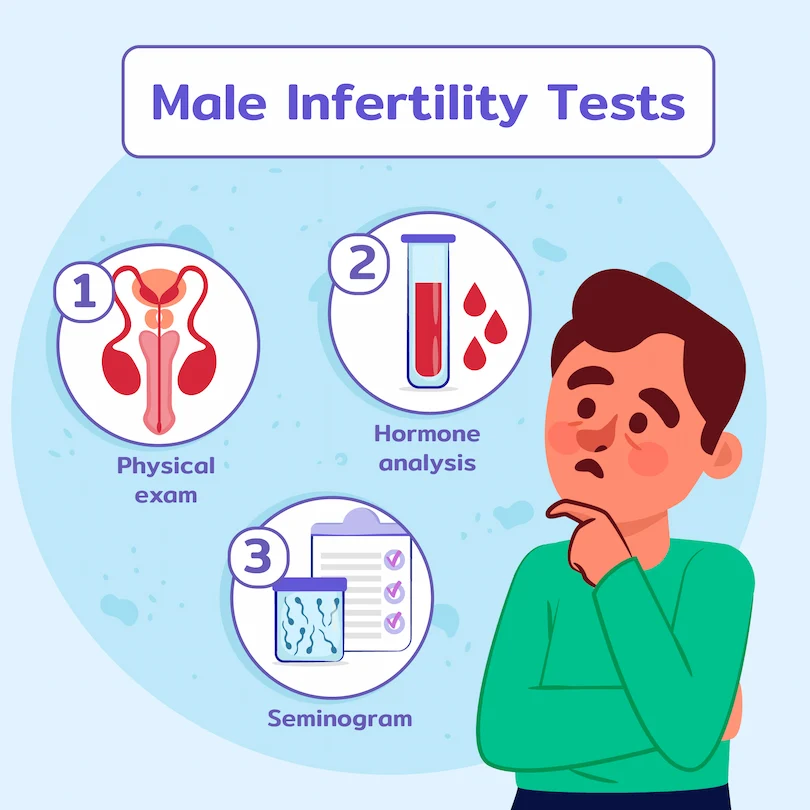
فرآیند تشخیص ناباروری مردان
تشخیص دقیق، سنگ بنای یک درمان موفق است. فرآیند ارزیابی ناباروری مردان معمولاً شامل چندین مرحله است:
مشاوره پزشکی و معاینه فیزیکی
در اولین مراجعه، پزشک سوابق پزشکی کامل، از جمله بیماریهای گذشته، جراحیها، داروهای مصرفی و سبک زندگی شما را بررسی خواهد کرد. معاینه فیزیکی دقیق ناحیه تناسلی برای بررسی وجود واریکوسل، اندازه بیضهها و هرگونه ناهنجاری ساختاری انجام میشود.
آنالیز اسپرم (Semen Analysis):
به عنوان سنگ بنای تشخیص مهمترین و اولین آزمایش برای ارزیابی باروری مرد، آنالیز مایع منی یا اسپرموگرام است. این آزمایش پارامترهای کلیدی زیر را اندازهگیری میکند:
- حجم مایع منی: میزان مایع انزالی در هر بار.
- تعداد اسپرم (Concentration): تعداد اسپرم در هر میلیلیتر از مایع منی.
- تحرک اسپرم (Motility): درصد اسپرمهایی که به طور فعال در حال حرکت هستند. حرکت پیشرونده برای رسیدن به تخمک ضروری است.
- مورفولوژی اسپرم (Morphology): درصد اسپرمهایی که شکل و ساختار طبیعی دارند.
معمولاً برای اطمینان از نتایج، این آزمایش دو یا سه بار با فواصل زمانی مشخص تکرار میشود.
آزمایشات تکمیلی
اگر نتایج آنالیز اسپرم غیرطبیعی باشد یا پزشک به موارد دیگری مشکوک شود، ممکن است آزمایشات تکمیلی تجویز گردد:
- آزمایشات هورمونی: اندازهگیری سطح تستوسترون، FSH، LH و سایر هورمونها.
- سونوگرافی اسکروتوم: برای بررسی دقیق بیضهها و تشخیص مشکلاتی مانند واریکوسل یا تومورها.
- آزمایشات ژنتیک: برای شناسایی اختلالات کروموزومی یا ژنتیکی.
- نمونهبرداری از بیضه (Testicular Biopsy): در موارد آزواسپرمی، از این روش برای تعیین اینکه آیا تولید اسپرم در بیضه انجام میشود یا خیر، استفاده میشود.
جدیدترین روشهای درمانی ناباروری مردان
با توجه به علت زمینهای، طیف گستردهای از روشهای درمانی برای ناباروری مردان وجود دارد که از تغییرات ساده در سبک زندگی تا پیشرفتهترین تکنیکهای جراحی و کمک باروری را شامل میشود.
درمانهای غیرجراحی و دارویی
- درمان عفونتها: در صورت وجود عفونت در دستگاه تناسلی، درمان با آنتیبیوتیکها میتواند باروری را بازگرداند.
- درمان هورمونی: در مواردی که ناباروری ناشی از عدم تعادل هورمونی باشد، استفاده از داروها و تزریقات هورمونی میتواند سطح هورمونها را تنظیم کرده و تولید اسپرم را بهبود بخشد.
- درمان مشکلات انزال: داروهایی برای درمان انزال رتروگراد یا ناتوانیهای جنسی وجود دارند که میتوانند به حل مشکل کمک کنند.
رویکردهای جراحی
- جراحی واریکوسل (Varicocelectomy): این جراحی که معمولاً به صورت میکروسکوپی انجام میشود، با بستن وریدهای متسع، جریان خون طبیعی را بازگردانده و دمای بیضه را کاهش میدهد. درمان واریکوسل در بسیاری از مردان منجر به بهبود چشمگیر در پارامترهای اسپرم میشود.
- بازگرداندن وازکتومی (Vasectomy Reversal): عملهای جراحی میکروسکوپی مانند وازووازوستومی یا وازواپیدیدیموستومی برای اتصال مجدد لولههای وازدفران که در عمل وازکتومی قطع شده بودند، انجام میشود و میتواند باروری را با موفقیت بازگرداند.
- ترمیم انسداد: در موارد آزواسپرمی انسدادی، میتوان با جراحی، انسداد ایجاد شده در مجاری انزالی را برطرف کرد.
فناوریهای کمک باروری (ART)
فناوریهای کمک باروری (ART) چشمانداز درمان ناباروری مردان را به کلی دگرگون کردهاند، بهویژه برای موارد شدید.
- تلقیح داخل رحمی اسپرم (IUI): در این روش، اسپرمهای شستشو داده شده و آماده، در زمان تخمکگذاری مستقیماً به داخل رحم زن تزریق میشوند. این روش برای موارد خفیف کاهش تعداد یا تحرک اسپرم کاربرد دارد.
- لقاح آزمایشگاهی (IVF): در IVF، تخمک از زن گرفته شده و در محیط آزمایشگاه با اسپرم مرد ترکیب میشود تا جنین تشکیل گردد. سپس جنین سالم به رحم مادر منتقل میشود.
- تزریق اسپرم داخل سیتوپلاسمی (ICSI / میکرواینجکشن): این تکنیک یک پیشرفت انقلابی برای درمان شدیدترین موارد ناباروری مردان است. در ICSI، یک اسپرم سالم و منفرد انتخاب شده و با استفاده از یک سوزن بسیار ظریف، مستقیماً به داخل تخمک تزریق میشود. این روش شانس لقاح را حتی با تعداد بسیار کم اسپرم یا کیفیت پایین آن به شدت افزایش میدهد.
استخراج اسپرم از بیضه: راهکاری برای آزواسپرمی
برای مردان مبتلا به آزواسپرمی (چه انسدادی و چه غیر انسدادی)، امید به فرزندآوری بیولوژیک از بین نرفته است. با استفاده از روشهای استخراج اسپرم، میتوان حتی در صورت عدم وجود اسپرم در انزال، آن را مستقیماً از منبع تولید یعنی بیضهها یا اپیدیدیم به دست آورد. اسپرم استخراج شده سپس در فرآیند ICSI استفاده میشود. روشهای رایج عبارتند از:
- PESA (Percutaneous Epididymal Sperm Aspiration): آسپیراسیون اسپرم از اپیدیدیم با سوزن از طریق پوست.
- TESE (Testicular Sperm Extraction): برداشتن قطعه کوچکی از بافت بیضه برای یافتن اسپرم.
- Micro-TESE (Microdissection TESE): پیشرفتهترین روش برای آزواسپرمی غیر انسدادی که در آن جراح با استفاده از میکروسکوپ، لولههای اسپرمساز که شانس بیشتری برای داشتن اسپرم دارند را پیدا و استخراج میکند. این روش شانس یافتن اسپرم را به حداکثر و آسیب به بافت بیضه را به حداقل میرساند.
بهبود سبک زندگی
نقش سبک زندگی در بهبود باروری مرداندر کنار درمانهای پزشکی، اصلاح سبک زندگی میتواند تأثیر بسزایی در بهبود کیفیت اسپرم و افزایش شانس باروری داشته باشد.
- تغذیه سالم و متعادل: مصرف مواد غذایی سرشار از آنتیاکسیدانها (مانند میوهها و سبزیجات رنگارنگ)، روی (گوشت قرمز، غلات کامل)، سلنیوم (آجیل برزیلی) و ویتامینهای C و E میتواند از اسپرمها در برابر آسیب محافظت کند.
- ورزش منظم: فعالیت بدنی متوسط به حفظ وزن سالم و کاهش استرس کمک میکند.
- مدیریت وزن: کاهش وزن اضافی در افراد چاق میتواند سطح هورمونها را بهبود بخشد.
- کاهش استرس: تکنیکهایی مانند مدیتیشن، یوگا و گذراندن وقت در طبیعت میتواند مفید باشد.
- پرهیز کامل از دخانیات، مواد مخدر و کاهش مصرف الکل.
- احتیاط در مصرف داروها: قبل از مصرف هرگونه دارو یا مکمل جدید، با پزشک خود مشورت کنید.
نتیجهگیری
مواجهه با تشخیص ناباروری مردان میتواند تجربهای دشوار و استرسزا باشد. با این حال، درک این نکته ضروری است که این یک وضعیت پزشکی با علل مشخص و راههای درمانی متعدد است. از اصلاح واریکوسل به عنوان شایعترین علت قابل درمان گرفته تا استفاده از تکنیکهای پیشرفتهای مانند Micro-TESE و ICSI برای موارد پیچیدهای چون اسپرم صفر، علم پزشکی ابزارهای قدرتمندی را برای غلبه بر این چالش فراهم کرده است.

 حسین واثقی
حسین واثقی







 پشتیبانی عمومی
پشتیبانی عمومی