درمان ناباروری در مردان

ناباروری مردان یکی از مهمترین چالشهای زندگی مدرن است که نه تنها کیفیت زندگی فردی بلکه بنیان خانواده و جامعه را تحت تأثیر قرار میدهد. بر اساس آخرین پژوهشها، سهم ناباروری مردانه بین 40 تا 50 درصد از کل موارد ناباروری را شامل میشود. پیشرفت دانش پزشکی و تکنولوژیهای نوین درمانی امیدهای تازهای را برای درمان ناباروری و فرزندآوری زوجها ایجاد کرده است.
ناباروری مردان چیست؟
ناباروری مردانه زمانی مطرح میشود که یک مرد پس از حداقل یک سال رابطه جنسی منظم و بدون پیشگیری، نتواند باعث بارداری شریک خود شود. برخلاف باور عموم، مشکلات باروری تنها مختص زنان نیست و مردان نیز میتوانند به دلایل مختلفی با کاهش یا از دست رفتن باروری روبهرو شوند.
شایعترین دلایل ناباروری مردان
- اختلالات اسپرم: کاهش تعداد، تحرک و شکل اسپرمها
- اختلالات هورمونی: مشکلات محور هیپوفیز–هیپوتالاموس–بیضه
- اختلالات ساختاری: انسداد مجاری تولید و انتقال اسپرم (مانند وازکتومی، واریکوسل یا ناهنجاریهای مادرزادی)
- اختلالات ژنتیکی: مانند سندرم کلاینفلتر و حذفهای کروموزومی
- عوامل محیطی و سبک زندگی: مصرف دخانیات، الکل، چاقی، گرمازدگی بیضه، تماس با مواد شیمیایی
- عفونتها و بیماریهای زمینهای: اوریون، عفونتهای ادراری–تناسلی و بیماریهای مزمن
اهمیت تشخیص دقیق ناباروری مردان
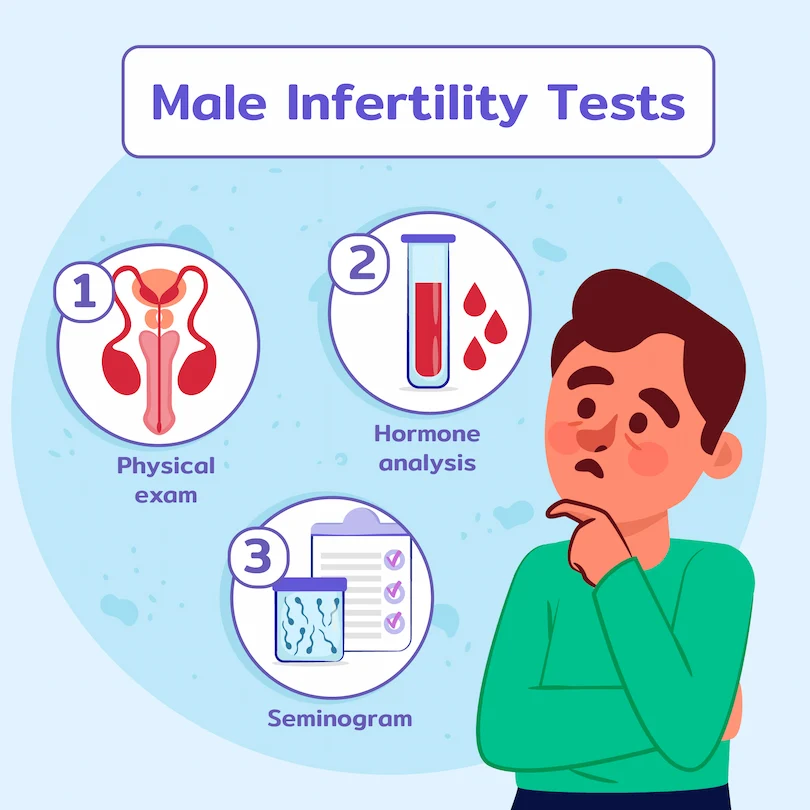
برای موفقیت در درمان ناباروری، شناخت دقیق علت آن ضروری است. به همین دلیل، پزشکان معمولا مجموعهای از آزمایشهای تخصصی را برای مردان تجویز میکنند. این فرآیند نهتنها به یافتن علت کمک میکند، بلکه راهنمای اصلی انتخاب بهترین روش درمان ناباروری مردان است.
آزمایشهای رایج در تشخیص ناباروری مردان
-
آزمایش اسپرمشناسی (Semen Analysis)
تعداد، تحرک و شکل اسپرم سه پارامتر کلیدی در ارزیابی کیفیت مایع منی و باروری مردان هستند. هر یک از این پارامترها به صورت زیر ارزیابی میشوند:
1. تعداد اسپرم
این معیار به تعداد اسپرمها در هر میلیلیتر از مایع منی اشاره دارد. این یک شاخص مهم برای ارزیابی پتانسیل باروری است.
- اولیگواسپرمی (Oligospermia): کاهش تعداد اسپرمها به کمتر از 15 میلیون در هر میلیلیتر.
- آزواسپرمی (Azoospermia): عدم وجود کامل اسپرم در مایع منی.
2. تحرک اسپرم (Motility)
این معیار به توانایی اسپرم برای حرکت رو به جلو و پیشرونده اشاره دارد. اسپرم باید بتواند مسافت طولانی را در دستگاه تناسلی زن طی کند تا به تخمک برسد.
- تحرک پیشرونده (Progressive Motility): اسپرمهایی که به صورت فعال و در یک خط مستقیم یا در دایرههای بزرگ حرکت میکنند.
- تحرک غیرپیشرونده (Non-progressive Motility): اسپرمهایی که حرکت میکنند اما به صورت چرخشی درجا و یا در یک مسیر منحنی و بدون حرکت رو به جلو.
- عدم تحرک (Immotility): اسپرمهایی که اصلاً حرکت نمیکنند.
- آستنواسپرمی (Asthenospermia): کاهش درصد اسپرمهای با تحرک پیشرونده به کمتر از 32 درصد.
3. شکل اسپرم (مورفولوژی)
مورفولوژی به شکل و ساختار فیزیکی اسپرم اشاره دارد، از جمله سر، گردن و دم. اسپرم باید دارای شکل طبیعی باشد تا بتواند به طور مؤثر به تخمک نفوذ کند.
- اسپرم با مورفولوژی طبیعی: دارای سر بیضی شکل، گردن مشخص و دم صاف و بلند است.
- اسپرم با مورفولوژی غیرطبیعی: میتواند دارای سرهای بزرگ، کوچک یا مخروطی، دمهای کوتاه یا دوگانه، و یا گردنهای خمیده باشد.
- تراتواسپرمی Teratospermia افزایش درصد اسپرمهای با شکل غیرطبیعی.
نتیجه آزمایش مایع منی معمولاً ترکیبی از هر سه پارامتر را در نظر میگیرد. پزشکان از این اطلاعات برای تشخیص علت ناباروری و تعیین مناسبترین روش درمانی استفاده میکنند.
-
بررسی هورمونهای جنسی
برای توضیح جامع هورمونهای جنسی در مردان، باید به نقش هر یک از هورمون ها در "محور هیپوتالاموس-هیپوفیز-بیضه" توجه کرد. این محور، سیستم اصلی کنترل تولید اسپرم (اسپرمسازی) و تستوسترون است.
1. FSH (هورمون محرک فولیکول
- نقش: FSH هورمونی است که از غده هیپوفیز در مغز ترشح میشود. وظیفه اصلی آن تحریک بیضهها برای شروع و نگهداری فرآیند تولید اسپرم است.
- مکانیسم: FSH بر سلولهای سرتولی (Sertoli cells) در بیضهها اثر میگذارد. این سلولها نقش "پرستار" را برای اسپرمهای در حال رشد ایفا میکنند و به رشد و بلوغ آنها کمک میکنند. سطح FSH با تولید اسپرم رابطه مستقیم دارد.
2. LH (هورمون لوتئینهکننده
- نقش: LH از غده هیپوفیز ترشح میشود و وظیفه اصلی آن تحریک بیضهها برای تولید تستوسترون است.
- مکانیسم:LH بر سلولهای لیدیگ (Leydig cells) در بیضهها تأثیر میگذارد. این سلولها مسئول تولید تستوسترون هستند. تستوسترون، به نوبه خود، برای اسپرمسازی ضروری است و مسئول ویژگیهای ثانویه جنسی مردانه مانند رشد موهای صورت، صدای بم و توده عضلانی است.
3. تستوسترون
- نقش: تستوسترون هورمون جنسی اصلی مردانه است که در بیضهها تولید میشود. این هورمون برای تولید اسپرم و حفظ میل جنسی حیاتی است.
- مکانیسم: تستوسترون در فرآیند پیچیده اسپرمسازی به عنوان یک سیگنال اصلی عمل میکند. سطح کافی تستوسترون برای اطمینان از تولید صحیح و مداوم اسپرم ضروری است. سطح پایین تستوسترون میتواند مستقیماً به کاهش تعداد یا کیفیت اسپرم منجر شود.
4. پرولاکتین
- نقش: پرولاکتین هورمونی است که در تولید شیر در زنان نقش دارد، اما در مردان نیز وجود دارد. سطح بالای این هورمون میتواند تولید تستوسترون را سرکوب کرده و بر تولید اسپرم تأثیر منفی بگذارد.
- مکانیسم: سطح بالای پرولاکتین میتواند با تأثیر بر هیپوتالاموس و هیپوفیز، تولید هورمونهای GnRH، FSH و LH را کاهش دهد و به این ترتیب، کل زنجیره تولید هورمون و اسپرم را مختل کند. این وضعیت میتواند باعث کاهش میل جنسی و اختلال در نعوظ نیز شود.
به طور خلاصه، محور هورمونی مردانه یک سیستم ظریف و متعادل است که در آن FSH و LH از مغز به بیضهها سیگنال میفرستند تا تستوسترون و اسپرم تولید کنند. هرگونه اختلال در این هورمونها (مانند سطح بالای پرولاکتین یا سطح پایین تستوسترون) میتواند به ناباروری منجر شود.
-
آزمایش ژنتیک و کروموزومی
گاهی اوقات، ناباروری مردان ریشه در مشکلات ژنتیکی دارد. این آزمایشها برای شناسایی اختلالاتی مانند سندرم کلاینفلتر (وجود کروموزوم X اضافی) یا حذفهای کروموزومی در کروموزوم Y (Y-chromosome microdeletions) انجام میشوند که میتوانند به شدت بر تولید اسپرم تأثیر بگذارند. این آزمایشها معمولاً در مواردی که تعداد اسپرم بسیار پایین است یا اصلاً اسپرم وجود ندارد، توصیه میشوند.
-
سونوگرافی و بررسیهای تصویربرداری
سونوگرافی بیضه و مجاری اسپرمبر به پزشک کمک میکند تا ساختار فیزیکی اندامهای تولیدمثلی مرد را ارزیابی کند. این روش به تشخیص مشکلاتی مانند واریکوسل )وریدهای متورم در کیسه بیضه(، انسداد در مجاری اسپرمبر، یا سایر مشکلات ساختاری در بیضه یا اپیدیدیم کمک میکند.
-
بررسی آنتیبادی ضد اسپرم
در برخی موارد، سیستم ایمنی بدن مرد به اشتباه اسپرمهای خود را به عنوان یک عامل بیگانه شناسایی کرده و علیه آنها آنتیبادی تولید میکند. این آنتیبادیها به اسپرمها میچسبند و میتوانند تحرک آنها را کاهش داده یا از لقاح جلوگیری کنند. این آزمایش برای شناسایی این مشکل ایمونولوژیک انجام میشود که یکی از علل نادر اما قابل تشخیص ناباروری است.
درمان ناباروری؛ روشها و فناوریهای نوین
در سالهای اخیر، روشهای درمان ناباروری مردان دستخوش تحولهای عظیمی شده است. امروزه بر اساس علت زمینهای و شرایط فردی، پزشکان گزینههای متعددی را برای درمان ناباروری مردان انتخاب میکنند که برخی از مهمترین آنها در ادامه آمده است.
درمان دارویی ناباروری مردان
در مواردی که ناباروری ناشی از اختلالات هورمونی، عفونتها یا نقصهای عملکردی باشد، مصرف داروهای هورمونی، آنتیبیوتیکها یا داروهای تقویتکننده اسپرم توصیه میشود.
- داروهای تحریککننده اسپرماتوژنز: شامل گنادوتروپینها و کلومیفن سیترات
- آنتیبیوتیکها: برای درمان عفونتهای باکتریال
- مکملهای آنتیاکسیدانی: ویتامین E، C، سلنیوم، کوآنزیم Q10 و زینک
جراحیهای تخصصی در درمان ناباروری مردان
- درمان واریکوسل: جراحی یا آمبولیزاسیون برای اصلاح عروق بیضه که باعث افزایش دما و کاهش کیفیت اسپرم میشوند
- ترمیم مجاری انسدادی: بازکردن یا بایپس مجاری مسدود جهت بهبود انتقال اسپرم
- بازیابی اسپرم از بیضه یا اپیدیدیم: TESA ،PESA،TESE و Micro-TESE جهت استخراج اسپرم در موارد انسداد یا فقدان اسپرم در مایع منی
روشهای کمکباروری (ART)
- لقاح آزمایشگاهی (IVF) ترکیب تخمک و اسپرم در آزمایشگاه و انتقال جنین به رحم
- تزریق اسپرم داخل تخمک (ICSI) تزریق مستقیم یک اسپرم سالم به داخل تخمک
- لقاح مصنوعی (IUI) تزریق اسپرم شستهشده و تقویتشده به داخل رحم
- استفاده از اسپرم اهدایی: در موارد فقدان کامل اسپرم
درمانهای نوین سلولی و ژنتیکی
پیشرفت در علوم سلولی و ژنتیکی، امید به درمان اختلالات ژنتیکی عامل ناباروری مردان را افزایش داده است. تحقیقات روی سلولهای بنیادی، ژندرمانی و فناوریهای ویرایش ژن مانند CRISPR آینده روشنی را برای درمان ناباروری در مردان نوید میدهد.
تأثیر سبک زندگی و تغذیه در درمان ناباروری مردان
اهمیت عوامل محیطی و سبک زندگی در باروری مردان غیرقابل انکار است. پژوهشها نشان میدهند که تغذیه سالم، فعالیت بدنی منظم، مدیریت استرس و دوری از عوامل مخرب محیطی (مانند گرما، مواد شیمیایی و تشعشعات) میتواند تاثیر بسزایی بر سلامت اسپرم و افزایش شانس باروری داشته باشد.
توصیههای کاربردی برای افزایش کیفیت اسپرم
- مصرف مواد غذایی غنی از آنتیاکسیدان مانند سبزیجات، میوهها، مغزیجات و ماهی
- پرهیز از مصرف دخانیات و الکل
- حفظ وزن ایدهآل و درمان چاقی یا لاغری مفرط
- پوشیدن لباس زیر آزاد و اجتناب از گرمای زیاد برای بیضهها
- محدود کردن تماس با مواد شیمیایی، سموم و فلزات سنگین
درمان ناباروری مردان در ایران و جهان
ایران یکی از کشورهای پیشرو در زمینه درمان ناباروری به ویژه در حوزه مردان است. وجود مراکز تخصصی مجهز، دسترسی به جدیدترین فناوریهای کمکباروری و حضور پزشکان مجرب، باعث شده نرخ موفقیت درمان ناباروری مردان در ایران همتراز کشورهای پیشرفته باشد. همچنین با بهرهگیری از رویکردهای جامع و چندبعدی (تشخیص دقیق، درمان پزشکی و جراحی، مشاوره و رواندرمانی)، مسیر درمان ناباروری مردان به طرز قابل توجهی هموارتر شده است.
نقش حمایت روانی و مشاوره در درمان ناباروری مردان
فرآیند درمان ناباروری مردان نهتنها یک موضوع پزشکی، بلکه یک چالش عاطفی و روانی جدی برای فرد و خانواده است. پشتیبانی روانی، مشارکت همسر و استفاده از مشاوره تخصصی میتواند اثربخشی درمان را افزایش داده و کیفیت زندگی را بهبود بخشد.
توصیههایی برای مدیریت استرس در ناباروری مردان
- گفتوگو با مشاور یا رواندرمانگر متخصص ناباروری
- مشارکت فعال همسر در مسیر درمان
- پیوستن به گروههای حمایتی و دریافت تجربیات دیگران
- آموزش تکنیکهای مدیریت استرس مانند مدیتیشن و یوگا
تازهترین دستاوردهای علمی درمان ناباروری مردان
سال 2025 میلادی شاهد معرفی فناوریها و رویکردهای نوآورانه در درمان ناباروری مردان بوده است؛ از جمله:
- توسعه داروهای جدید هورمونی با عوارض جانبی کمتر
- پژوهشهای پیشرفته روی اصلاح ژنهای معیوب در مردان نابارور
- ارتقاء موفقیتآمیز فناوریهای استخراج اسپرم از بافت بیضه با کمترین آسیب
- طراحی پروتکلهای ترکیبی دارویی و تغذیهای برای بهبود کیفیت اسپرم در بیماران مزمن
مراقبتهای پس از درمان ناباروری
پس از موفقیت در درمان ناباروری مردان، رعایت نکاتی برای تثبیت موفقیت درمان و پیشگیری از عود اهمیت دارد:
- ادامه سبک زندگی سالم
- پیگیری و انجام معاینات دورهای
- پرهیز از عوامل محیطی آسیبزا
- پیروی از برنامه درمانی تجویزشده توسط پزشک
سوالات متداول درباره درمان ناباروری مردان
1. آیا درمان ناباروری مردان همیشه موفقیتآمیز است؟
موفقیت درمان به علت زمینهای ناباروری، شدت بیماری و همکاری بیمار با تیم پزشکی بستگی دارد. با پیشرفت پزشکی، درصد موفقیت درمان به طور قابل توجهی افزایش یافته است.
2. چه مدت پس از شروع درمان ناباروری مردان، میتوان انتظار نتیجه داشت؟
در اکثر موارد، نتایج درمانی طی 3 تا 12 ماه قابل ارزیابی است، اما این بازه به نوع درمان و شرایط فردی بستگی دارد.
3. آیا تغذیه خاصی برای درمان ناباروری مردان توصیه میشود؟
تغذیه سرشار از آنتیاکسیدان، ویتامینها و مواد معدنی، و پرهیز از چربیهای مضر و قند اضافه نقش کلیدی در بهبود کیفیت اسپرم دارد.
4. آیا درمانهای کمکی (ART) خطرات خاصی دارند؟
اکثر روشهای کمکباروری کمخطر بوده و تحت نظارت دقیق پزشکان انجام میشوند. با این حال، درصد ناچیزی از بیماران ممکن است با عوارضی مواجه شوند که حتما باید قبل از انجام درمان، مشورت شود.
نتیجهگیری
درمان ناباروری دیگر یک رویا نیست؛ هزاران مرد با کمک روشهای نوین پزشکی و تلاش تیمهای درمانی مجرب، به آرزوی پدرشدن دست یافتهاند. کلید موفقیت در این مسیر، تشخیص علمی، انتخاب مناسبترین روش درمان ناباروری و همکاری فعال بیمار با تیم پزشکی است. با رعایت سبک زندگی سالم، پیگیری درمان و مشاوره تخصصی، راه فرزندآوری هموارتر و امیدبخشتر خواهد شد.

 عرفان زارع
عرفان زارع






 پشتیبانی عمومی
پشتیبانی عمومی