تعریف ناباروری از نظر علمی

در عصر حاضر، درمان ناباروری و چالشهای مرتبط با آن از مهمترین موضوعات حوزه سلامت خانواده و جمعیتشناسی محسوب میشود. با پیشرفت علم پزشکی و تکنولوژیهای کمک باروری، تعریف علمی ناباروری ابعاد دقیقتری یافته و مفاهیم و راهکارهای نوینی برای تشخیص، مدیریت و درمان این اختلال، مورد توجه پژوهشگران و پزشکان قرار گرفته است.
ناباروری چیست؟
تعریف بنیادین ناباروری از منظر پزشکی
ناباروری (Infertility) در تعاریف علمی، به ناتوانی یک زوج در بارداری پس از یک سال رابطه جنسی منظم و محافظتنشده (بدون استفاده از وسایل پیشگیری) گفته میشود. این بازه زمانی براساس مطالعات اپیدمیولوژیک تعیین شده است تا تفاوت بین تاخیر طبیعی در باروری و اختلال باروری مشخص گردد. اگر سن زن بالای 35 سال باشد، این بازه به شش ماه کاهش مییابد؛ زیرا با افزایش سن، شانس باروری بهطور قابل توجهی کاهش مییابد و نیاز به درمان ناباروری سریعتر احساس میشود.
ناباروری اولیه و ثانویه
در پزشکی، ناباروری اولیه به زوجهایی اطلاق میشود که هرگز موفق به بارداری نشدهاند و ناباروری ثانویه به حالتی گفته میشود که حداقل یک بار بارداری (موفق یا ناموفق) رخ داده، اما پس از آن امکان بارداری مجدد وجود ندارد. هر دو نوع، نیازمند رویکردهای تشخیصی و درمان ناباروری اختصاصی هستند.
تفاوت ناباروری با نازایی
واژههای ناباروری و نازایی در فرهنگ عامه گاه به جای یکدیگر به کار میروند، اما نازایی به حالتی اشاره دارد که امکان بارداری، کاملاً منتفی است (مثلاً به دلیل فقدان رحم یا فقدان سلول جنسی در هر یک از زوجین). در حالی که ناباروری لزوماً به معنای ناتوانی دائمی نیست و اغلب با راهکارهای نوین پزشکی قابل درمان است.
شیوع و اپیدمیولوژی ناباروری در جهان و ایران
بر اساس آمار سازمان جهانی بهداشت (WHO) حدود 15 درصد از زوجین در سراسر جهان با نوعی از مشکلات باروری مواجه هستند. این آمار در کشورهای در حال توسعه به دلیل عوامل محیطی، اجتماعی و بیماریهای عفونی ممکن است بیشتر باشد. در ایران نیز برآوردها حاکی از آن است که نرخ شیوع اختلال ناباروری در زوجین جوان حدود 20 درصد است که نقش مهمی در سیاستهای جمعیت و سلامت خانواده دارد.
تقسیمبندی علمی علل ناباروری

در حوزه درمان ناباروری، شناخت دقیق علل، نخستین و اساسیترین گام برای ارائه بهترین راهکار درمانی است. مهمترین دستهبندی علمی به شرح زیر است:
علل ناباروری زنانه
- اختلالات تخمکگذاری مانند سندرم تخمدان پلیکیستیک PCOS
- اختلالات لولههای رحمی مانند انسداد، چسبندگی، اندومتریوز
- اختلالات رحمی مانند پولیپ، فیبروم، ناهنجاریهای مادرزادی
- اختلالات سرویکس (گردن رحم)
در بیش از 40 درصد موارد، درمان ناباروری با محوریت این علل پیش میرود.
- اختلالات تخمکگذاری: این اختلالات شایعترین دلیل ناباروری زنانه هستند. سندرم تخمدان پلیکیستیک (PCOS) یکی از مهمترین آنهاست که با عدم تعادل هورمونی، مانع از آزاد شدن منظم تخمک از تخمدان میشود. در این حالت، فولیکولها به بلوغ کامل نرسیده و به صورت کیستهای کوچک در تخمدان باقی میمانند. سایر علل شامل کمکاری یا پرکاری تیروئید و نارسایی زودرس تخمدان هستند.
- اختلالات لولههای رحمی: انسداد یا چسبندگی لولههای فالوپ، مانع از رسیدن تخمک به رحم و لقاح آن با اسپرم میشود. این مشکلات اغلب در نتیجه عفونتهای لگنی (مانند کلامیدیا)، جراحیهای قبلی یا بیماریهایی مانند اندومتریوز ایجاد میشوند. در اندومتریوز، بافت مشابه پوشش داخلی رحم در خارج از آن رشد کرده و با ایجاد التهاب و چسبندگی، به لولههای فالوپ آسیب میرساند.
- اختلالات رحمی: ناهنجاریهای ساختاری رحم میتوانند در فرآیند لانه گزینی جنین اختلال ایجاد کنند. پولیپها و فیبرومهای رحمی تودههای خوشخیمی هستند که با اشغال فضای داخلی رحم، شانس بارداری را کاهش میدهند. سپتوم رحمی )دیوارهای که رحم را به دو بخش تقسیم میکند) و ناهنجاریهای مادرزادی دیگر نیز میتوانند باعث سقط مکرر شوند.
- اختلالات سرویکس (گردن رحم): دهانه رحم، گذرگاه اسپرم به رحم است. مشکلاتی مانند تولید مخاط سرویکس نامناسب (بسیار غلیظ یا اسیدی)، عفونتهای مزمن یا آسیبهای ناشی از جراحی، میتوانند مانع از حرکت اسپرم به سمت رحم شوند.
علل ناباروری مردانه
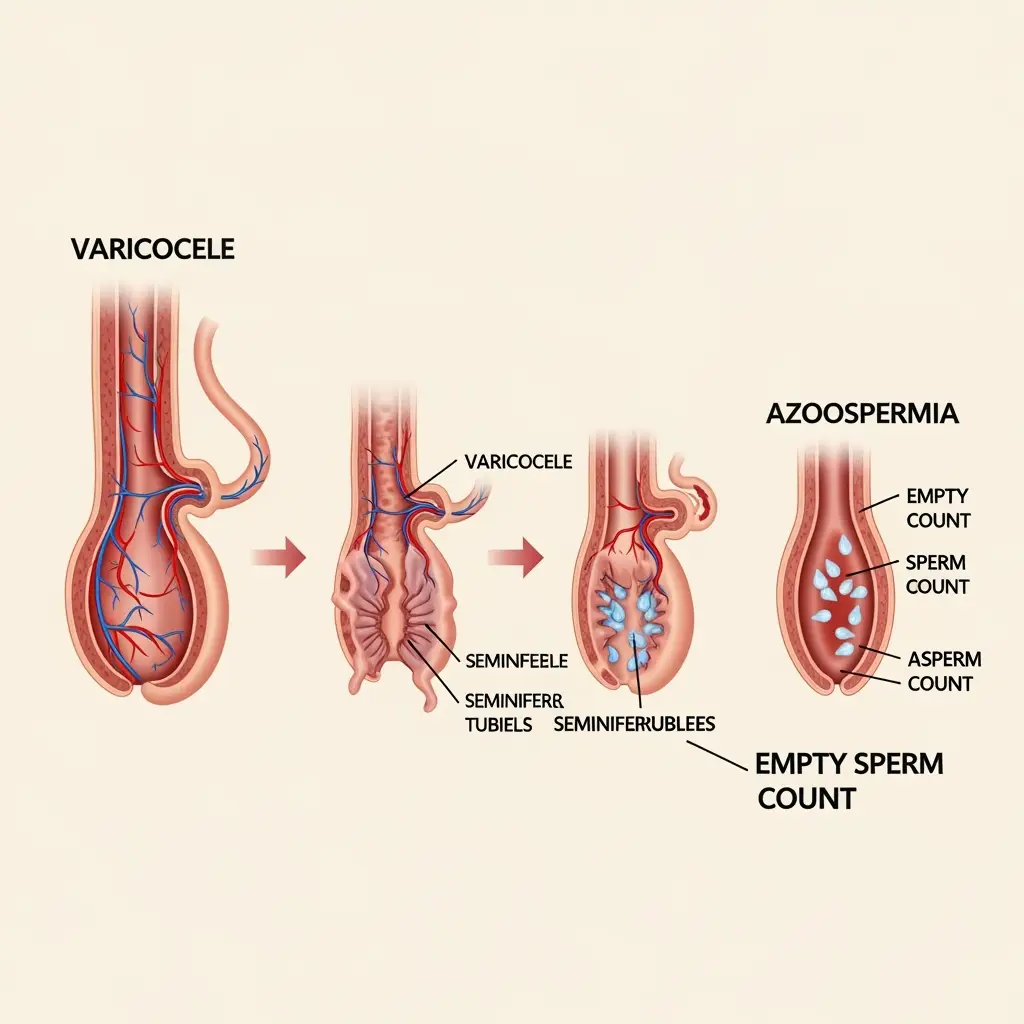
- کاهش تعداد یا کیفیت اسپرم )آزواسپرمی، الیگواسپرمی، تراتواسپرمی)
- اختلال عملکرد جنسی (اختلال نعوظ، انزال معکوس)
- انسداد مسیر اسپرم
ناباروری مردانه سهمی در حدود 40 درصد دارد و در بسیاری موارد همزمان با عوامل زنانه مشاهده میشود. مهمترین علل آن عبارتند از:
کاهش تعداد یا کیفیت اسپرم: این مورد شایعترین علت ناباروری در مردان است. این مشکلات میتوانند شامل موارد زیر باشند:
- آزواسپرمی: نبود کامل اسپرم در مایع منی.
- الیگواسپرمی: تعداد کم اسپرم (کمتر از 15 میلیون در هر میلیلیتر)
- آستنواسپرمی: تحرک ضعیف اسپرم.
- تراتواسپرمی: شکل غیرطبیعی اسپرم (مورفولوژی نامناسب)کمتر از 4 درصد اسپرم نرمال
اختلال عملکرد جنسی: مشکلاتی مانند اختلال نعوظ، انزال معکوس )انزال به سمت مثانه) یا انزال زودرس، مانع از انتقال موفق اسپرم به واژن میشوند.
انسداد مسیر اسپرم: در این حالت، بیضهها اسپرم تولید میکنند، اما مسیرهای انتقال آن مسدود شدهاند. این انسداد ممکن است ناشی از عفونتها، جراحیهای قبلی یا ناهنجاریهای ژنتیکی مانند جهش ژن CFTR باشد که باعث عدم وجود مادرزادی مجاری واز دفرانس میشود.
علل ترکیبی یا ناشناخته
در 10 تا 20 درصد موارد، علت مشخصی یافت نمیشود (ناباروری غیرقابل توضیح یا ایدیوپاتیک) یا هر دو زوج دارای مشکلات زمینهای هستند. در این شرایط، تصمیمگیری برای درمان ناباروری پیچیدهتر خواهد بود.
فرآیند علمی تشخیص ناباروری
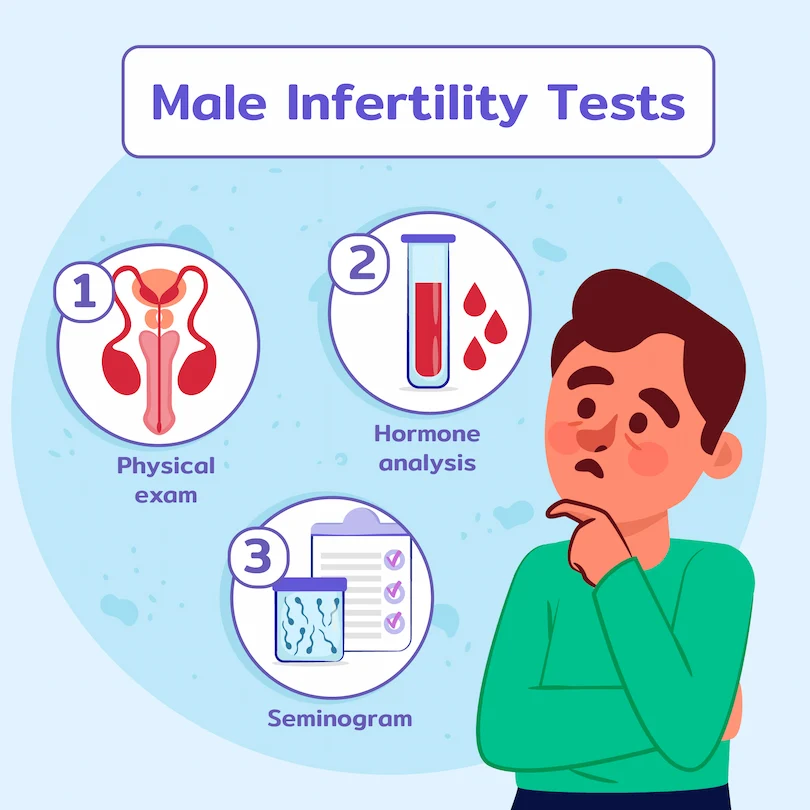
برای رسیدن به تشخیص علمی ناباروری، ارزیابی دقیق و همزمان زن و مرد الزامی است. هیچگاه نباید فرض کرد که منحصراً یکی از زوجین مسئول ناباروری است. فرآیند تشخیصی به صورت گام به گام شامل مراحل زیر است:
شرح حال و معاینه بالینی
جمعآوری شرح حال دقیق پزشکی، بررسی سوابق جراحی، بیماریهای مزمن، عفونتها و بررسی عوامل روانی و اجتماعی، جزو پایههای تشخیص علمی اختلالات ناباروری است.
آزمایشهای تخصصی زنانه
- آزمایش هورمونی: ارزیابی FSH، LH، پروژسترون، پرولاکتین، AMH، تستوسترون و سایر هورمونهای جنسی
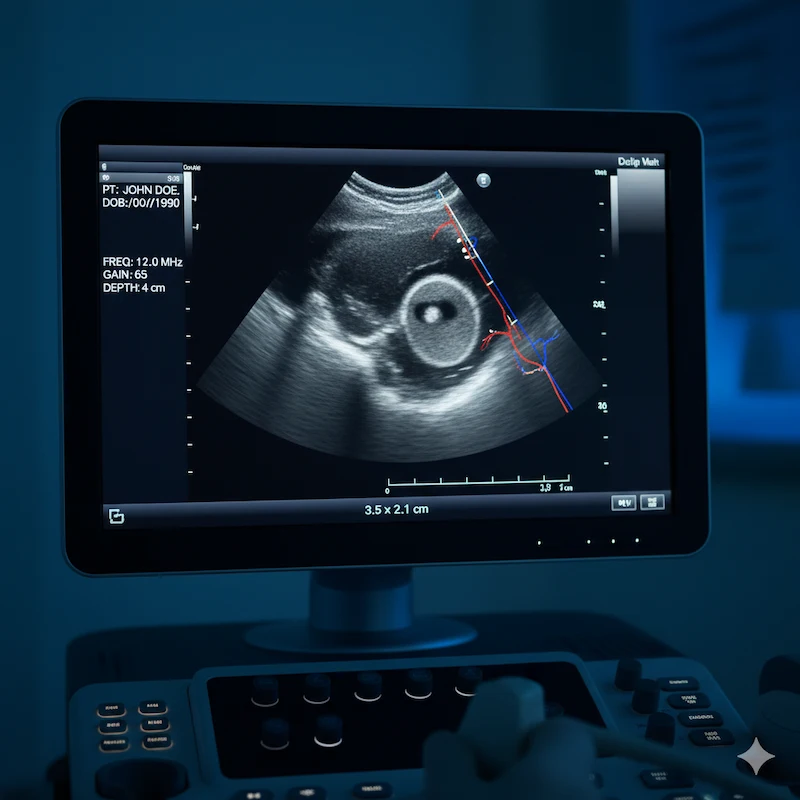
- سونوگرافی ترانسواژینال: بررسی تخمدانها، رحم و آندومتر
- هیستروسالپنگوگرافی: تصویربرداری از لولههای رحمی برای تشخیص انسداد یا ناهنجاری
- لاپاراسکوپی تشخیصی: در برخی موارد پیشرفته و یا مواردی که تشخیص به روشهای غیرتهاجمی امکانپذیر نباشد
آزمایشهای تخصصی مردانه
- آزمایش اسپرموگرام: شمارش، شکل و تحرک اسپرمها بر اساس معیارهای علمی
- آزمایشهای هورمونی مردانه: تستوسترون، FSH، LH، پرولاکتین
- بررسی عفونتها و فاکتورهای ژنتیکی
تشخیص ناباروری غیرقابل توضیح (ایدیوپاتیک)
در مواردی که علیرغم انجام کلیه آزمایشها هیچ دلیل علمی مشخصی برای ناباروری پیدا نشود، تشخیص به صورت "ناباروری ایدیوپاتیک" مطرح میگردد که خود رویکردهای درمانی خاص خود را دارد.

جدیدترین رویکردهای علمی در درمان ناباروری
اصلاح سبک زندگی: پیشنیاز درمان موفق
کاهش وزن (در صورت اضافه وزن)، رژیم غذایی سالم و ورزش منظم، تاثیر مثبت مستندی در افزایش شانس بارداری طبیعی و حتی موفقیت درمان ناباروری با دارو یا روشهای کمک باروری دارند.
درمان دارویی ناباروری
تحریک تخمکگذاری در زنان با کلومیفن، لتروزول و گنادوتروپینها، و استفاده از داروهای افزایش اسپرم در مردان بخشی از پروتکلهای استاندارد درمان ناباروری هستند. اصلاح هورمونهای غیرطبیعی، مدیریت اندومتریوز، کنترل پرولاکتین یا سایر اختلالات زمینهای در این بخش اهمیت دارد.
روشهای کمک باروری (ART)
- IUI تزریق اسپرم به رحم: برای اختلالات خفیف مردانه یا مشکلات دهانه رحم
- IVF لقاح خارج رحمی: پرکاربردترین تکنیک برای بسیاری از انواع ناباروری، به ویژه موارد شدید و ناباروری غیرقابل توضیح
- ICSI تزریق اسپرم به داخل تخمک: مخصوص اختلالات شدید اسپرم
- برداشت و حفظ تخمک و اسپرم: برای بیماران تحت درمان سرطان یا افراد با ریسک کاهش ذخیره تخمدان
جراحیهای درمانی ناباروری
در بعضی موارد مانند فیبروم بزرگ، پولیپ، چسبندگی رحم یا اندومتریوز، انجام جراحی لاپاراسکوپی یا هیستروسکوپی میتواند شانس درمان ناباروری را به طور قابل توجهی افزایش دهد.
درمان ناباروری با سلولهای بنیادی و ژندرمانی
مطالعات جدیدی روی درمانهای نوینی مانند استفاده از سلولهای بنیادی و ژندرمانی در حال انجام است که میتواند در آینده نزدیک انقلابی در حوزه درمان ناباروری به وجود آورد.
فاکتورهای موثر بر موفقیت درمان ناباروری
موفقیت در درمان ناباروری به عوامل متعددی بستگی دارد. از جمله:
* سن زوجین
با افزایش سن، به ویژه در زنان پس از 35 سالگی، کیفیت و کمیت تخمکها کاهش مییابد. در مردان نیز با افزایش سن تحرک و کیفیت اسپرم کاهش مییابد.
* سابقه پزشکی
سابقه بیماریهای مزمن، جراحیهای لگنی، عفونتهای مزمن یا بیماریهای زمینهای مانند دیابت، میتواند موفقیت درمان ناباروری را تحت تاثیر قرار دهد.
* مدت زمان ناباروری
هرچه فاصله از شروع تلاش برای بارداری تا اقدام به درمان ناباروری بیشتر باشد، شانس موفقیت کاهش پیدا میکند. تشخیص زودهنگام کلید موفقیت است.
* وضعیت روحی زوجین
استرس، اضطراب و افسردگی نقش جدی در اختلال عملکرد جنسی و کاهش موفقیت درمان ناباروری دارد. حمایت روانشناختی جزء جداییناپذیر مسیر درمان است.
فناوریهای نوین در مدیریت و درمان ناباروری
علم روز به کمک انسان آمده است تا امید به فرزندآوری برای میلیونها خانواده زنده شود:
* هوش مصنوعی و الگوریتمهای یادگیری ماشین
سیستمهای هوشمند امروزه میتوانند با پردازش اطلاعات بیماران، بهترین پروتکل درمان ناباروری را بر اساس شرایط بالینی، ژنتیکی و پیشآگهی فردی ارائه دهند.
* تحلیل ژنتیکی و غربالگری پیش از لانهگزینی (PGT)
تکنیک PGT برای تشخیص بیماریهای ژنتیکی یا کروموزومی جنین قبل از انتقال در IVF، امید تازهای برای زوجین با سوابق بیماری ژنتیکی است.
* بانکهای گامت و جنین
امکان ذخیره اسپرم، تخمک یا جنین منجمد برای سالهای آینده، به ویژه برای بیماران سرطانی یا زوجین با ریسک کاهش باروری در آینده فراهم است.
تاثیرات روانی و اجتماعی ناباروری و اهمیت حمایت جامع
یکی از جنبههای کمتر مورد توجه اما بسیار مهم، تبعات روانی و اجتماعی ناباروری است. ناباروری میتواند منجر به استیگما، اختلال در روابط خانوادگی، طلاق، افسردگی و اضطراب شود. آموزش عمومی، مشاوره ژنتیکی و روانشناختی و حمایتهای اجتماعی، مکمل مهمی برای درمان ناباروری علمی و پزشکی است.
پیشگیری از ناباروری: آموزش، غربالگری و اقدام به موقع
آموزش بهداشت باروری در مدارس، آگاهسازی درباره بیماریهای مقاربتی، کنترل بیماریهای زنان و مردان، پرهیز از مصرف سیگار، مواد مخدر و الکل، پیشگیری از آلودگیهای محیطی و سبک زندگی سالم، کلید کاهش میزان بروز ناباروری و کاهش نیاز به درمان ناباروری هستند.
پاسخ به پرسشهای پرتکرار درباره درمان ناباروری
1. آیا همه انواع ناباروری قابل درمان است
بیش از 85 درصد موارد ناباروری با رویکردهای علمی و پزشکی امروز، قابل درمان یا مدیریت است. اما درصد کمی از موارد، به دلیل فقدان کامل گامت یا ناهنجاری ساختاری غیرقابل جبران، نیازمند اهدای تخمک، اسپرم یا رحم جایگزین هستند.
2. آیا سن بالا مانع قطعی درمان ناباروری است؟
با وجود کاهش شانس بارداری با افزایش سن، تکنولوژیهایی مانند IVF با تخمک یا جنین اهدایی و استفاده از رحم جایگزین، افقهای تازهای حتی برای زنان بالای 45 سال گشوده است.
3. آیا درمان ناباروری همیشه پرهزینه است؟
هزینهها وابسته به علت ناباروری، نوع درمان و تکنولوژی بهکاررفته متغیر است. بسیاری از درمانها با هزینه پایینتری شروع میشوند و فقط در موارد خاص، به روشهای گرانتر مانند IVF نیاز است. همچنین برخی بیمهها در کشورهای مختلف بخشی از هزینهها را پوشش میدهند.
4. احتمال موفقیت IVF یا ICSI چقدر است؟
موفقیت درمان ناباروری با IVF و ICSI به عوامل سن، کیفیت جنین، علت ناباروری و مرکز درمان بستگی دارد اما به طور متوسط موفقیت انتقال جنین به بارداری بالای 40 درصد در هر دوره است و با پیشرفت فناوری، این میزان در حال افزایش است.
جمعبندی نهایی
تعریف ناباروری از نظر علمی بر پایه شواهد پزشکی، به معنای عدم موفقیت یک زوج در دستیابی به بارداری طی بازه زمانی مشخص و با وجود روابط جنسی منظم است. پیشرفتهای علمی و فناوریهای کمک باروری موجب شدهاند که اکثریت قریب به اتفاق مشکلات ناباروری، با تشخیص صحیح و اقدامات درمانی به موقع، قابل درمان باشد. درمان ناباروری امری تیمی است و نیازمند همکاری پزشک، آزمایشگاه، مشاور روانشناسی و حمایت خانواده است. امید به آینده، آموزش و مراجعه زودهنگام به متخصصین، کلید موفقیت در مسیر درمان و تحقق رؤیای فرزندآوری است.

 عرفان زارع
عرفان زارع






 پشتیبانی عمومی
پشتیبانی عمومی