راهنمای کامل انتقال جنین فریز (FET) | مراحل و شانس موفقیت

خلاصه مقاله را به صورت صوتی گوش کنید
انتقال جنین فریز شده (FET) یک فرصت دوباره برای بسیاری از زوجهایی که یک یا چند سیکل IVF را پشت سر گذاشتهاند، جنینهای باکیفیت باقیمانده فریز شده و ذخیره میشوند. این جنینها، اکنون میتوانند بدون نیاز به تکرار کامل فرآیند تحریک تخمدان و تخمککشی، شانس شما را برای بارداری افزایش دهند.
این راهنمای جامع به طور کامل به مراحل انتقال جنین فریز، نحوه آمادگی رحم، داروها، مراقبتهای لازم و درصد موفقیت جنین فریز شده میپردازد. هدف ما این است که با ارائه اطلاعات دقیق و کاربردی، شما را برای پیمودن این مسیر با آگاهی و آرامش بیشتر آماده کنیم. درک تفاوتهای این روش با انتقال تازه و دانستن مزایای آن، به شما کمک میکند تا با دیدی بازتر وارد این مرحله حساس شوید.
انتقال جنین فریز شده (FET) چیست؟
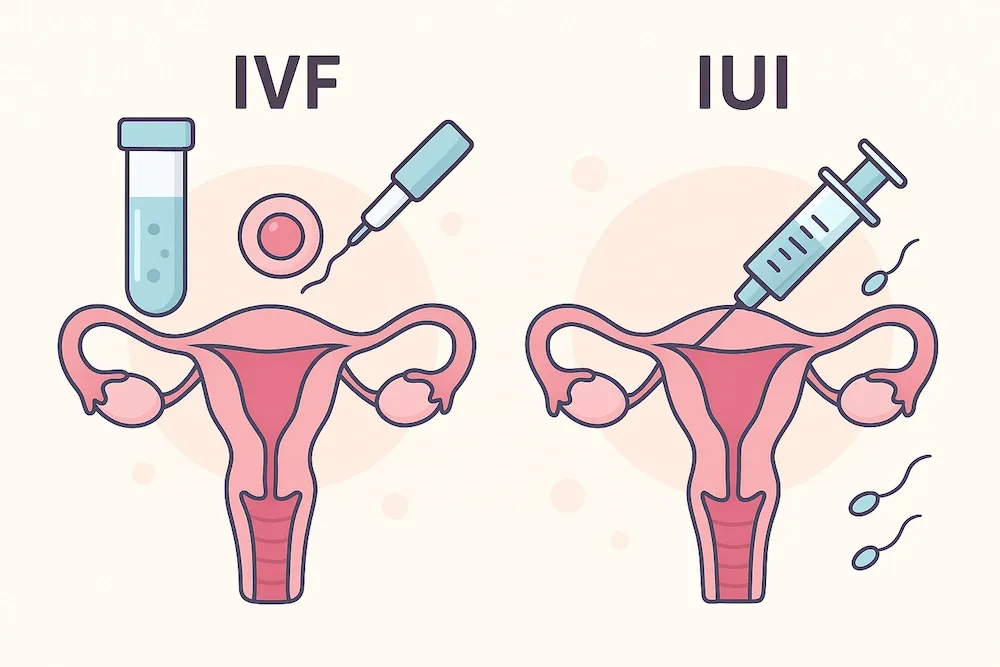
انتقال جنین فریز شده یا Frozen Embryo Transfer (FET)، فرآیندی است که در آن یک یا چند جنین که در سیکل IVF قبلی ایجاد و با روش انجماد شیشهای (Vitrification) منجمد شدهاند، پس از ذوب شدن (Thawing)، به داخل رحم زن منتقل میشوند. این روش به زوجین اجازه میدهد تا از جنینهای باکیفیت باقیمانده خود در یک زمان مناسب و بدون نیاز به طی کردن مجدد مراحل پیچیده و پرهزینه تحریک تخمدان استفاده کنند.
برخلاف تفاوت با انتقال فرش (Fresh Transfer) که حدود 3 تا 5 روز پس از تخمککشی انجام میشود، FET در یک سیکل انتقال جنین منجمد جداگانه برنامهریزی میشود. این فاصله زمانی به بدن زن فرصت میدهد تا از اثرات داروهای تحریک تخمدان ریکاوری کند و شرایط رحم برای پذیرش جنین بهینهسازی شود. این استراتژی در سالهای اخیر به دلیل مزایای متعدد و افزایش درصد موفقیت جنین فریز شده، به طور فزایندهای مورد استفاده قرار میگیرد.
مزایای انتقال جنین فریز شده نسبت به انتقال تازه
انتخاب بین انتقال تازه و فریز شده یک تصمیم مهم است که با مشورت پزشک گرفته میشود، اما FET مزایای قابل توجهی را ارائه میدهد که آن را به یک گزینه جذاب برای بسیاری از بیماران تبدیل کرده است. این مزایا هم جنبههای پزشکی و هم روانی را در بر میگیرد و میتواند تجربه درمان را بهبود بخشد.
- شانس موفقیت بالاتر: مطالعات متعدد نشان دادهاند که در بسیاری از موارد، درصد موفقیت جنین فریز شده کمی بالاتر از انتقال تازه است. دلیل اصلی این امر، آمادگی رحم در شرایط طبیعیتر است. در سیکل تازه، سطح بالای هورمونها (بهویژه استروژن) ناشی از تحریک تخمدان میتواند بر پذیرش اندومتر تأثیر منفی بگذارد. اما در سیکل انتقال جنین منجمد، تمرکز کامل بر بهینهسازی لایه داخلی رحم (اندومتر) است و این هماهنگی بهتر بین جنین و رحم، شانس لانهگزینی را افزایش میدهد.
- کاهش خطر سندروم تحریک بیش از حد تخمدان (OHSS): OHSS یک عارضه بالقوه جدی در سیکل IVF است که به دلیل پاسخ شدید تخمدانها به داروهای تحریککننده رخ میدهد. با انتخاب استراتژی “Freeze-All” (فریز تمام جنینها) و موکول کردن انتقال به یک سیکل FET، خطر بروز OHSS به شدت کاهش مییابد، زیرا بارداری (که باعث تشدید OHSS میشود) در سیکل تحریک تخمدان اتفاق نمیافتد.
- فرصت برای غربالگری ژنتیکی پیش از لانهگزینی (PGT): انجماد جنینها به مرکز درمانی فرصت میدهد تا در صورت لزوم، آزمایشهای ژنتیکی (PGT-A برای بررسی ناهنجاریهای کروموزومی یا PGT-M برای بیماریهای تکژنی) را روی جنینها انجام دهند. این کار به انتخاب سالمترین جنین برای انتقال کمک کرده و شانس تولد نوزاد سالم را افزایش و خطر سقط جنین را کاهش میدهد.
- انعطافپذیری در زمانبندی: FET به شما و تیم پزشکی اجازه میدهد تا زمان انتقال را با انعطاف بیشتری برنامهریزی کنید. این موضوع به شما امکان میدهد تا از نظر جسمی و روانی در بهترین شرایط ممکن برای پذیرش جنین قرار بگیرید و استرسهای ناشی از هماهنگیهای فشرده در یک سیکل تازه را کاهش دهید.
- کاهش هزینهها در تلاشهای بعدی: اگر اولین انتقال موفقیتآمیز نباشد، وجود جنینهای فریز شده به این معناست که شما میتوانید برای تلاش بعدی مستقیماً به سراغ مراحل انتقال جنین فریز بروید و نیازی به پرداخت هزینههای سنگین تحریک تخمدان، بیهوشی و تخمککشی نخواهید داشت.
مراحل انتقال جنین فریز شده (FET): یک راهنمای گام به گام
سیکل انتقال جنین منجمد یک فرآیند دقیق و برنامهریزی شده است که معمولاً بین 4 تا 6 هفته طول میکشد. هدف اصلی این سیکل، آمادهسازی اندومتر برای پذیرش جنین است. این فرآیند به طور کلی شامل سه مرحله اصلی است.
مرحله اول: آماده سازی اندومتر (لایه داخلی رحم)
این مرحله حیاتیترین بخش مراحل انتقال جنین فریز است. هدف، رساندن ضخامت و ساختار اندومتر به حالت ایدهآل برای لانهگزینی جنین است. برای این منظور، دو پروتکل اصلی وجود دارد که پزشک بر اساس شرایط شما یکی را انتخاب میکند:
1. سیکل دارویی یا برنامهریزی شده (Programmed/Medicated Cycle)
این پروتکل رایجترین روش است و کنترل دقیقی بر روی سیکل قاعدگی فراهم میکند.
- سرکوب تخمدانها: در ابتدای سیکل (معمولاً از روز 21 سیکل قبل یا با شروع پریود)، ممکن است از داروهایی مانند آگونیستهای GnRH (مانند لوپرولاید) برای سرکوب عملکرد طبیعی تخمدانها و جلوگیری از تخمکگذاری ناخواسته استفاده شود. این کار به پزشک اجازه میدهد تا کنترل کامل سیکل را در دست بگیرد.
- تجویز استروژن: پس از شروع پریود، شما مصرف استروژن را آغاز میکنید. داروهای آماده سازی اندومتر شامل استروژن به فرمهای مختلفی مانند قرص (استرادیول والرات)، پچ پوستی یا ژل است. استروژن باعث رشد و ضخیم شدن لایه اندومتر میشود. این مرحله معمولاً حدود 12 تا 14 روز طول میکشد.
- مانیتورینگ اندومتر: در طول این دوره، شما چندین بار برای انجام سونوگرافی واژینال به کلینیک مراجعه میکنید. پزشک ضخامت اندومتر را اندازهگیری میکند (ضخامت ایدهآل معمولاً بالای 7-8 میلیمتر است) و ساختار آن (که به “سه لایه” یا Trilaminar معروف است) را بررسی میکند. همچنین ممکن است سطح استروژن خون نیز اندازهگیری شود.
- شروع پروژسترون: هنگامی که اندومتر به ضخامت و ظاهر مطلوب رسید، مصرف پروژسترون آغاز میشود. پروژسترون اندومتر را از فاز “رشد” به فاز “ترشحی” یا “پذیرندگی” تبدیل میکند و آن را برای پذیرش جنین آماده میسازد. پروژسترون به صورت شیاف واژینال، ژل واژینال یا آمپول عضلانی تجویز میشود. روز انتقال جنین بر اساس سن جنین (روز 3 یا روز 5) و تعداد روزهای مصرف پروژسترون تعیین میشود. برای مثال، یک جنین بلاستوسیست (روز 5) در روز ششم مصرف پروژسترون منتقل میشود.
2. سیکل طبیعی یا تخمکگذاری (Natural Cycle)
این پروتکل برای زنانی مناسب است که سیکلهای قاعدگی منظم و تخمکگذاری قابل پیشبینی دارند. در این روش، از حداقل داروها استفاده میشود و فرآیند بر اساس سیکل طبیعی بدن خود فرد پیش میرود.
- مانیتورینگ فولیکول: از اواسط سیکل قاعدگی، رشد فولیکول غالب در تخمدان از طریق سونوگرافی و آزمایش خون (برای اندازهگیری سطح LH) تحت نظر گرفته میشود.
- تشخیص زمان تخمکگذاری: هنگامی که فولیکول به اندازه کافی رشد کرد و موج LH (هورمونی که باعث تخمکگذاری میشود) تشخیص داده شد، زمان تخمکگذاری مشخص میشود. گاهی برای کنترل دقیقتر، یک آمپول hCG (مانند اوویترل) برای القای نهایی تخمکگذاری تزریق میشود.
- شروع پروژسترون: پس از تخمکگذاری، جسم زرد به طور طبیعی شروع به تولید پروژسترون میکند. با این حال، برای حمایت بیشتر از فاز لوتئال، معمولاً مکمل پروژسترون (شیاف یا ژل) نیز تجویز میشود.
- زمانبندی انتقال: انتقال جنین چند روز پس از تخمکگذاری (معمولاً 5 روز برای جنین بلاستوسیست) برنامهریزی میشود تا همزمانی بین سن جنین و پذیرندگی رحم ایجاد شود.
مرحله دوم: ذوب کردن و انتقال جنین
در روز موعود، شما به مرکز IVF مراجعه میکنید. در آزمایشگاه جنینشناسی، جنینهای منتخب شما از حالت انجماد خارج شده و فرآیند ذوب (Thawing) روی آنها انجام میشود. جنینشناسان کیفیت جنین را پس از ذوب بررسی میکنند. بقای جنین پس از ذوب با روش ویتروفیکاسیون بسیار بالاست (بیش از 95%).
فرآیند انتقال خود بسیار ساده، سریع و بدون درد است:
- شما روی تخت معاینه دراز میکشید.
- پزشک یک اسپکولوم را در واژن قرار میدهد تا دهانه رحم (سرویکس) قابل مشاهده باشد.
- سرویکس به آرامی تمیز میشود.
- جنینشناس، جنین (یا جنینها) را به همراه مقدار کمی مایع کشت، داخل یک کاتتر بسیار نازک و انعطافپذیر میکشد.
- پزشک با هدایت سونوگرافی شکمی (برای مشاهده دقیق رحم)، کاتتر را از طریق سرویکس وارد حفره رحم کرده و جنین را در بهترین نقطه، نزدیک به فوندوس (قله رحم)، قرار میدهد.
- کاتتر به آرامی خارج شده و توسط جنینشناس بررسی میشود تا اطمینان حاصل شود که جنین در آن باقی نمانده است.
- کل فرآیند معمولاً کمتر از 15 دقیقه طول میکشد.
مرحله سوم: دوره پس از انتقال (فاز لوتئال)
پس از انتقال، دوره دو هفتهای انتظار آغاز میشود. این دوره از نظر عاطفی میتواند بسیار پراسترس باشد.
- ادامه مصرف داروها: شما باید مصرف استروژن و بهویژه پروژسترون را طبق دستور پزشک ادامه دهید. پروژسترون برای حفظ بارداری در هفتههای اولیه حیاتی است.
- مراقبت های بعد از انتقال جنین فریز شده: برخلاف تصور عمومی، نیازی به استراحت مطلق نیست. استراحت مطلق جریان خون به رحم را کاهش میدهد و توصیه نمیشود. شما میتوانید به فعالیتهای روزمره و سبک خود بازگردید. با این حال، باید از فعالیتهای شدید بدنی، ورزش سنگین، بلند کردن اجسام سنگین و حمام آب داغ یا سونا خودداری کنید.
- آزمایش بارداری: حدود 10 تا 14 روز پس از انتقال، آزمایش خون برای اندازهگیری سطح هورمون Beta-hCG انجام میشود. این آزمایش تنها راه قطعی برای تشخیص بارداری است. در صورت مثبت بودن نتیجه، مصرف داروها ادامه مییابد و چند هفته بعد برای انجام اولین سونوگرافی و مشاهده ساک حاملگی برنامهریزی میشود.
درصد موفقیت جنین فریز شده چقدر است؟
درصد موفقیت جنین فریز شده به عوامل متعددی بستگی دارد، اما خبر خوب این است که این آمار در سالهای اخیر به طور قابل توجهی بهبود یافته و اغلب با انتقال تازه برابری میکند یا حتی از آن پیشی میگیرد.
عوامل کلیدی مؤثر بر موفقیت FET عبارتند از:
- کیفیت جنین: مهمترین فاکتور، کیفیت جنینی است که فریز شده. جنینهای بلاستوسیست با گرید بالا (مثلاً 4AA, 5AB) که از نظر مورفولوژیکی سالم هستند، بالاترین شانس لانهگزینی را دارند.
- سن زن در زمان تولید جنین: شانس موفقیت بیشتر به سن زن در زمان تشکیل جنین (یعنی در سیکل IVF اولیه) بستگی دارد تا سن او در زمان FET. جنینهای حاصل از تخمکهای یک زن 30 ساله، حتی اگر در 35 سالگی منتقل شوند، همچنان شانس موفقیت بالایی دارند.
- سلامت و پذیرندگی رحم: آمادگی رحم نقشی حیاتی دارد. ضخامت مناسب اندومتر، عدم وجود مشکلاتی مانند پولیپ، فیبروم سابموکوزال، هیدروسالپنکس (مایع در لولههای رحمی) یا آدنومیوز شدید، شانس موفقیت را افزایش میدهد.
- تعداد جنینهای منتقل شده: انتقال یک جنین یوپلوئید (از نظر کروموزومی سالم) که از طریق PGT-A تأیید شده، شانس موفقیت بالایی (حدود 60-70%) دارد و خطر بارداری چندقلویی را کاهش میدهد.
- تخصص مرکز IVF: تجربه تیم پزشکی و کیفیت آزمایشگاه جنینشناسی در فرآیندهای انجماد، ذوب و انتقال جنین تأثیر مستقیم بر نتیجه دارد.
به طور کلی، نرخ تولد زنده به ازای هر انتقال جنین فریز شده میتواند از 30% تا بیش از 60% متغیر باشد. مرکز درمانی شما میتواند بر اساس شرایط خاص شما، برآورد دقیقتری از شانس موفقیت ارائه دهد.
سوالات متداول (FAQ)
1. آیا فرآیند ذوب کردن به جنین آسیب میرساند؟
با استفاده از تکنیک مدرن انجماد شیشهای (Vitrification)، نرخ بقای جنین پس از ذوب بسیار بالاست (معمولاً بالای 95%). این روش فوقسریع از تشکیل کریستالهای یخ که میتوانند به سلولهای جنین آسیب بزنند، جلوگیری میکند. بنابراین، احتمال آسیب به جنین در مراکز معتبر بسیار ناچیز است.
2. آیا بارداری و نوزادان حاصل از FET با بارداری طبیعی تفاوتی دارند؟
تحقیقات گسترده نشان دادهاند که نوزادان متولد شده از طریق FET هیچ تفاوت معناداری از نظر سلامت عمومی، نقایص مادرزادی یا مشکلات رشدی با نوزادان حاصل از بارداری طبیعی یا حتی انتقال تازه ندارند. برخی مطالعات حتی نتایج پریناتال بهتری (مانند وزن تولد بالاتر و زایمان زودرس کمتر) را برای FET در مقایسه با انتقال تازه گزارش کردهاند که احتمالاً به دلیل محیط هورمونی متعادلتر رحم در زمان انتقال است.
3. تا چه مدت میتوان جنینها را به صورت فریز شده نگهداری کرد؟
از نظر تئوری، جنینها میتوانند برای مدت نامحدودی در نیتروژن مایع (در دمای 196- درجه سانتیگراد) نگهداری شوند بدون آنکه کیفیت آنها کاهش یابد. فرآیندهای بیولوژیکی در این دما کاملاً متوقف میشوند. گزارشهای متعددی از تولد نوزادان سالم از جنینهایی که بیش از 20 سال فریز بودهاند، وجود دارد. با این حال، مراکز درمانی معمولاً قراردادهای نگهداری سالانه دارند و قوانین هر کشور ممکن است محدودیتهایی را اعمال کند.
4. اگر اولین سیکل FET ناموفق بود، چه زمانی میتوان برای سیکل بعدی اقدام کرد؟
در صورت عدم موفقیت، معمولاً میتوانید پس از یک یا دو سیکل قاعدگی طبیعی، برای سیکل FET بعدی خود برنامهریزی کنید. این وقفه کوتاه به بدن شما فرصت میدهد تا به حالت عادی بازگردد و از نظر روحی نیز برای تلاش مجدد آماده شوید. پزشک شما بهترین زمانبندی را بر اساس شرایطتان پیشنهاد خواهد داد و ممکن است برای سیکل بعدی، تغییراتی در پروتکل آمادهسازی رحم اعمال کند.
جمعبندی
انتقال جنین فریز شده (FET) یک استراتژی هوشمندانه و مؤثر در درمانهای نوین ناباروری است. این روش با فراهم کردن فرصتی برای آمادگی رحم در شرایط بهینهتر، کاهش خطراتی مانند OHSS و امکان غربالگری ژنتیکی، نه تنها درصد موفقیت جنین فریز شده را افزایش داده، بلکه تجربه درمانی کماسترستری را برای بیماران رقم میزند.

 عطا صفرنژاد
عطا صفرنژاد







 پشتیبانی عمومی
پشتیبانی عمومی