ناباروری ایمونولوژیک و درمان ناباروری
در دنیای امروز، ناباروری یکی از چالشهای مهم سلامت جوامع محسوب میشود و اثرات فردی و اجتماعی فراوانی دارد. در این میان، ناباروری ایمونولوژیک به عنوان یکی از زیرمجموعههای پیچیده و تخصصی ناباروری توجه پژوهشگران و درمانگران را به خود جلب کرده است. درک عمیق این نوع ناباروری و یافتن مناسبترین راهکارهای درمان ناباروری نیازمند آگاهی دقیق از علل، روشهای تشخیص، فناوریهای نوین پزشکی و تازهترین دستاوردهای علمی است.
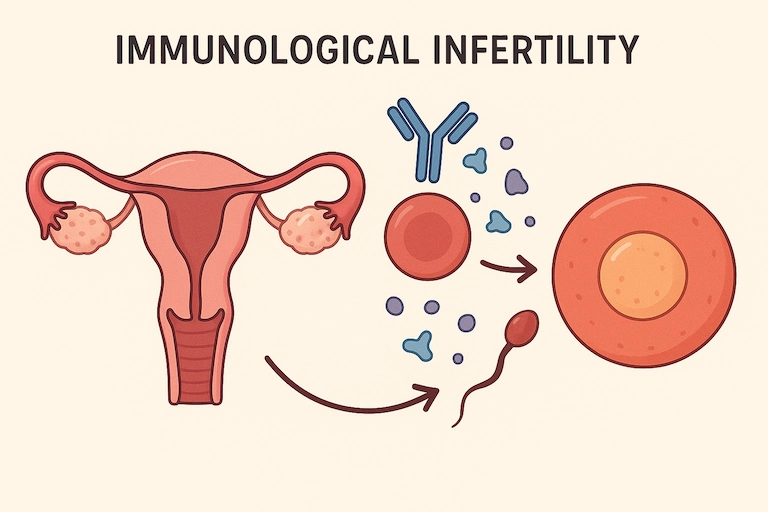
ناباروری ایمونولوژیک چیست؟
ناباروری ایمونولوژیک به نوعی از ناباروری اطلاق میشود که به دلیل بروز اختلال در عملکرد سیستم ایمنی بدن رخ میدهد. در این حالت، سیستم ایمنی زن یا مرد به اشتباه عناصر مربوط به تولیدمثل (نظیر اسپرم، تخمک یا بافتهای مرتبط) را به عنوان عوامل بیگانه شناسایی میکند و علیه آنها واکنش نشان میدهد. این فرآیند ممکن است باعث اختلال در لقاح، لانهگزینی جنین و ادامه حاملگی شود.
اهمیت درک ناباروری ایمونولوژیک
با توجه به سهم قابل توجه ناباروری ایمونولوژیک در آمار کلی ناباروری، شناخت و تمایز این نوع با سایر اشکال ناباروری برای انتخاب روشهای درمانی هدفمند و مؤثر اهمیت دارد. بسیاری از زوجها بدون تشخیص صحیح، سالها تحت درمانهای غیرمرتبط قرار میگیرند که منجر به اتلاف وقت، هزینه و گاهی احساس ناامیدی میشود.
علل ناباروری ایمونولوژیک
یکی از مهمترین مراحل درمان ناباروری، شناخت دقیق علت آن است. ناباروری ایمونولوژیک معمولاً ناشی از فاکتورهای زیر است:
- تولید آنتیبادی علیه اسپرم: در برخی افراد، سیستم ایمنی نسبت به اسپرم حساس شده و آنتیبادیهایی تولید میکند که موجب تضعیف حرکت یا عملکرد اسپرم میشود. این آنتیبادیها به سطح اسپرم متصل میشوند و باعث کاهش تحرک آنها (گاهی با تشکیل تجمعات یا کلاستر) یا تضعیف قدرت نفوذ آنها به تخمک میشوند. این وضعیت میتواند هم در مردان (پس از آسیب به بیضه) و هم در زنان (در مخاط دهانه رحم یا مایع واژن) رخ دهد.
- تولید آنتیبادی علیه تخمک یا جنین: بعضی زنان علیه تخمک یا حتی جنین آنتیبادی ایجاد میکنند که مانع باروری یا لانهگزینی میشود. آنتیبادیهای ضد تخمدان میتوانند به سلولهای تخمدان حمله کرده و منجر به نارسایی زودرس تخمدان شوند. همچنین، آنتیبادیهای خاصی میتوانند مانع از لانه گزینی جنین به دیواره رحم شوند یا باعث سقط مکرر شوند. در این حالت، بدن جنین را به عنوان یک جسم خارجی دفع میکند.
- اختلالات خودایمنی: بیماریهایی مانند لوپوس، تیروئیدیت خودایمن و آرتریت روماتوئید میتوانند با ایجاد التهاب و آسیب به بافتهای تولیدمثل، باعث ناباروری شوند. در این بیماریها، سیستم ایمنی به بافتهای سالم بدن حمله میکند. این حملات میتوانند باعث التهاب و آسیب به بافتهای تولیدمثل، از جمله تخمدانها یا بیضهها، شوند. التهاب مزمن میتواند به کیفیت سلولهای جنسی آسیب بزند و عملکرد طبیعی آنها را مختل کند.
- اختلالات سیستم ایمنی موضعی رحم: سیستم ایمنی موضعی رحم نقش مهمی در پذیرش و حفظ جنین دارد. اختلال در این سیستم میتواند مانع بارداری موفق شود. در برخی زنان، این سیستم ایمنی بیش از حد فعال است. سلولهایی مانند سلولهای کشنده طبیعی (NK cells) که معمولاً وظیفه دفاع در برابر عفونتها را دارند، ممکن است در دیواره رحم به صورت غیرعادی فعال شوند و به جای حفاظت از جنین، آن را به عنوان یک تهدید شناسایی و به آن حمله کنند. این وضعیت میتواند مانع از لانه گزینی موفق جنین شود و یکی از علل سقط مکرر است
روشهای تشخیص ناباروری ایمونولوژیک
پیشرفتهای پزشکی و آزمایشگاهی تشخیص ناباروری ایمونولوژیک را دقیقتر از گذشته کرده است. برخی از روشهای متداول تشخیص عبارتاند از:
- تست آنتیبادی ضد اسپرم (ASA): این آزمایش میزان آنتیبادیهای موجود علیه اسپرم را در سرم خون، مایع منی یا ترشحات مخاطی بررسی میکند.
- آزمایشهای ایمونولوژیک پیشرفته: شامل سنجش مارکرهای ایمنی و بررسی سطوح آنتیبادیهای اختصاصی علیه بافتهای تولیدمثلی.
- ارزیابی عملکرد ایمنی رحم: نمونهبرداری از آندومتر یا آزمایشهای تخصصی روی سلولهای ایمنی موجود در رحم.
- بررسی فاکتورهای خودایمنی: شامل غربالگری بیماریهای خودایمن که احتمال دخالت آنها در ناباروری وجود دارد.
اهمیت تشخیص صحیح در موفقیت درمان ناباروری
دقت در مرحله تشخیص عامل کلیدی در موفقیتآمیز بودن درمان ناباروری است. انتخاب روشهای درمانی پیشرفته و هدفمند مستقیماً به نتایج آزمایشات و تشخیص صحیح بستگی دارد.

درمان ناباروری ایمونولوژیک
انتخاب روش مناسب برای درمان ناباروری وابسته به نوع و شدت اختلالات ایمونولوژیک است. پیشرفتهای پزشکی طی سالهای اخیر امکان طراحی پروتکلهای درمانی متنوع و موثری را فراهم ساختهاند.
1. دارودرمانی هدفمند
مصرف کورتیکواستروئیدها: استفاده از کورتونها برای سرکوب التهابات و پاسخهای ایمنی غیرطبیعی رایج است. کورتیکواستروئیدها مانند پردنیزون (prednisone) ، داروهای قدرتمندی هستند که برای سرکوب التهابات و پاسخهای ایمنی غیرطبیعی استفاده میشوند. این داروها با کاهش فعالیت سلولهای ایمنی و پروتئینهای التهابی، از حملات خودایمنی به بافتهای تولیدمثلی جلوگیری میکنند. استفاده از آنها در مواردی مانند آنتیبادیهای ضد اسپرم یا اختلالات خودایمنی موضعی رحم میتواند مفید باشد.
مصرف داروهای سرکوبکننده ایمنی: در موارد شدیدتر، داروهایی مانند آزاتیوپرین یا متوترکسات بر اساس دستور پزشک متخصص قابل استفاده هستند. این داروها با مهار رشد و تقسیم سلولهای ایمنی، پاسخ ایمنی بدن را به طور کلی کاهش میدهند. این داروها با دستور پزشک متخصص و به صورت کنترلشده برای جلوگیری از آسیب به بافتهای تولیدمثل، به ویژه در بیماریهایی مانند لوپوس یا آرتریت روماتوئید، مورد استفاده قرار میگیرند.
استفاده از آنتیهیستامینها یا داروهای تعدیلکننده پاسخ ایمنی: برخی داروهای جدیدتر برای تنظیم سیستم ایمنی مورد استفاده قرار میگیرند. برخی از این داروها با مهار ترشح هیستامین یا سایر مواد شیمیایی که در پاسخهای التهابی نقش دارند، به کاهش التهاب کمک میکنند. همچنین، داروهایی مانند مهارکنندههای فاکتور نکروز تومور (TNF inhibitors)، به طور اختصاصی پروتئینهای التهابی را هدف قرار داده و از حملات ایمنی به بافتها جلوگیری میکنند.
2. درمانهای نوین ناباروری مبتنی بر فناوریهای سلولی
- ایمنوتراپی: استفاده از پادتنهای اختصاصی یا سایر روشهای ایمونوتراپی برای کاهش حساسیت سیستم ایمنی نسبت به سلولهای تولیدمثلی. این درمانها با تعدیل پاسخهای ایمنی غیرطبیعی، به بدن اجازه میدهند تا تخمک و اسپرم را به عنوان سلولهای خودی شناسایی کرده و از حمله به آنها دست بردارد. به عنوان مثال، در برخی موارد از آنتیبادیهای مونوکلونال برای هدف قرار دادن سلولهای ایمنی خاص استفاده میشود.
- درمان با ایمونوگلوبولین وریدی (IVIG): به کارگیری ایمونوگلوبولین برای تعدیل پاسخ ایمنی و کاهش خطر رد جنین. IVIG مخفف Intravenous Immunoglobulin، یک درمان مبتنی بر تزریق وریدی ایمونوگلوبولین است. ایمونوگلوبولینها پروتئینهایی هستند که به طور طبیعی در خون وجود دارند و به عنوان آنتیبادی عمل میکنند. این درمان با تعدیل پاسخ ایمنی، به بدن کمک میکند تا حمله به جنین را متوقف کند. ایمونوگلوبولینهای تزریقشده، با رقابت با آنتیبادیهای مضر بدن، از چسبیدن آنها به بافتهای رحم و جفت جلوگیری میکنند. این روش به ویژه در مواردی که ناباروری یا سقط مکرر به دلیل مشکلات خودایمنی در لانه گزینی جنین رخ میدهد، میتواند مؤثر باشد. این درمان معمولاً در طول سیکل IVF یا پس از تأیید بارداری استفاده میشود تا شانس لانه گزینی موفق و حفظ جنین افزایش یابد.
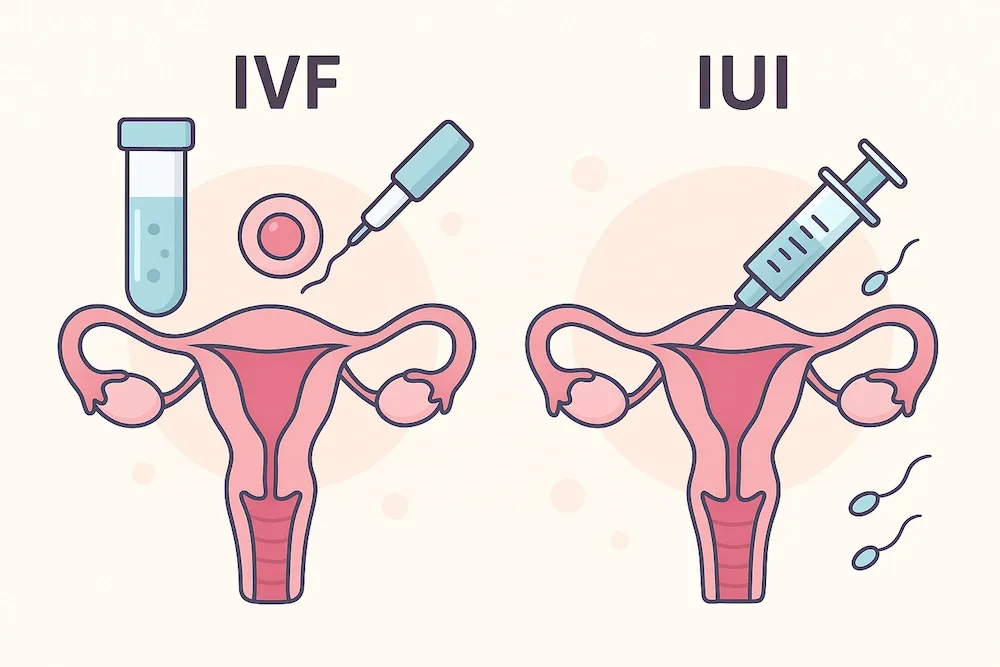
3. روشهای کمک باروری (ART)
در شرایطی که درمان دارویی کافی نباشد، بهکارگیری روشهای پیشرفته باروری مانند لقاح خارج رحمی (IVF)، تزریق اسپرم به داخل تخمک (ICSI) و لقاح مصنوعی میتواند شانس موفقیت را افزایش دهد.
4. تغییر سبک زندگی و مدیریت استرس
- مدیریت استرس و ایجاد آرامش روانی: شواهد علمی نشان میدهد که کاهش اضطراب و تنش نقش مثبت در تعدیل عملکرد سیستم ایمنی دارد.
- تغذیه سالم و مکملها: مصرف غذاهای سرشار از آنتیاکسیدان، مواد معدنی و ویتامینها میتواند در تعدیل سیستم ایمنی و ارتقای سلامت باروری مؤثر باشد.
- فعالیت بدنی منظم: ورزش متعادل، تنظیم خواب و پرهیز از استعمال دخانیات در بهبود شاخصهای ایمنی بدن نقش مهمی دارند.
نوآوریها و درمانهای جدید در زمینه ناباروری ایمونولوژیک
در سالهای اخیر پیشرفتهای چشمگیری در حیطه درمان و تشخیص ناباروری ایمونولوژیک حاصل شده است. چند نمونه از نوآوریهای مهم عبارتاند از:
- شناسایی مارکرهای ژنتیکی اختصاصی ناباروری ایمونولوژیک و طراحی تستهای تشخیصی دقیقتر.
- توسعه داروها و پپتیدهای اختصاصی برای تعدیل پاسخهای ایمنی هدفمند با عوارض جانبی کمتر.
- استفاده از سلولهای بنیادی و درمانهای مبتنی بر بازسازی بافتی در موارد صعبالعلاج.
جایگاه درمان ناباروری در ایران و جهان
ایران در زمینه درمان ناباروری بهویژه در حوزه کمک باروری، جایگاه ویژهای دارد. مراکز درمانی پیشرفته و متخصصان مجرب با بهرهگیری از تکنولوژیهای روز دنیا توانستهاند نتایج موفقیتآمیزی برای درمان انواع ناباروری، از جمله ناباروری ایمونولوژیک، ارائه دهند.
در سطح جهانی نیز همگرایی علوم پزشکی، ژنتیک و ایمنیشناسی موجب توسعه راهکارهای مؤثرتر و شخصیسازی شده برای درمان ناباروری شده است. شبکههای تحقیقاتی و تبادل دانش، روند کشف و توسعه داروهای جدید و فناوریهای نوین را شتاب بخشیدهاند.
نقش پیشگیری و اهمیت غربالگری
هرچند بسیاری از موارد ناباروری ایمونولوژیک ریشه ژنتیکی یا غیرقابل پیشگیری دارند، اما آگاهی و غربالگری به موقع، شانس تشخیص زودهنگام و درمان موفق را افزایش میدهد. اقدامات پیشگیرانه شامل کنترل و درمان بیماریهای خودایمن، مراقبت از سلامت عمومی بدن، مشاورههای پیش از ازدواج و انجام آزمایشهای تخصصی است.
سوالات متداول درباره ناباروری ایمونولوژیک
1. ناباروری ایمونولوژیک چه زمانی مورد توجه قرار میگیرد؟
معمولاً زمانی که هیچ علت مشخصی برای ناباروری شناسایی نمیشود، یا در صورت وجود علائم اختلالات ایمنی، تشخیص ناباروری ایمونولوژیک مورد بررسی قرار میگیرد.
2. آیا درمان ناباروری ایمونولوژیک همیشه موفقیتآمیز است؟
موفقیت درمان ناباروری وابسته به شدت بیماری، انتخاب روش مناسب درمان و همکاری کامل بیمار با تیم درمانی است. با پیشرفتهای پزشکی، نرخ موفقیت این درمانها رو به افزایش است.
3. آیا مردان هم دچار ناباروری ایمونولوژیک میشوند؟
بله، اختلالات ایمونولوژیک میتواند موجب تولید آنتیبادی علیه اسپرم شده و حرکت و قدرت باروری مردان را کاهش دهد.
4. راهکارهای حمایت عاطفی و روانی برای زوجها
فرآیند درمان ناباروری بهویژه در قالب ناباروری ایمونولوژیک، میتواند فشارهای روانی زیادی برای زوجها ایجاد کند. استفاده از خدمات روانشناسی، حمایت خانواده و شرکت در گروههای حمایتی، نقش بهسزایی در موفقیت درمان و بهبود کیفیت زندگی افراد دارد.
نتیجهگیری
ناباروری ایمونولوژیک یکی از انواع پیچیده و چالشبرانگیز ناباروری است که نیازمند تشخیص دقیق، درمان علمی و حمایت همهجانبه است. رویکردهای نوین پزشکی، استفاده از فناوریهای پیشرفته، انتخاب شیوههای درمانی شخصیسازی شده و توجه به ابعاد روانی و سبک زندگی بیماران، شانس موفقیت در درمان ناباروری را افزایش میدهد. در صورتی که به هر دلیل با مشکل ناباروری مواجه هستید یا سابقه بیماریهای خودایمن دارید، مراجعه به پزشک متخصص و بهرهگیری از مشاورههای تخصصی اولین و مهمترین قدم در مسیر درمان و فرزندآوری موفق خواهد بود. درمان ناباروری امروز دیگر یک آرزو یا رویا نیست؛ بلکه با همراهی علم، تجربه و اعتماد به تیم درمانی، میتوان امید به آیندهای روشنتر را به واقعیت تبدیل کرد.

 حسین واثقی
حسین واثقی






 پشتیبانی عمومی
پشتیبانی عمومی