جدیدترین پیشرفتها در درمان ناباروری: از هوش مصنوعی تا روشهای نوین ژنتیکی

ناباروری، چالشی عمیق و چندوجهی است که میلیونها زوج در سراسر جهان با آن روبرو هستند. این مسیر، که اغلب با فراز و نشیبهای عاطفی و جسمی همراه است، امروزه به لطف پیشرفتهای شگرف علم و فناوری، روشنتر از هر زمان دیگری به نظر میرسد. دیگر درمان ناباروری تنها به چند روش محدود خلاصه نمیشود؛ ما در عصری زندگی میکنیم که هوش مصنوعی، مهندسی ژنتیک و نوآوریهای آزمایشگاهی، امید را به قلب خانوادههای بسیاری بازگرداندهاند.
درک مدرن از ناباروری
پیش از ورود به دنیای فناوریهای نوین، بازنگری در تعریف ناباروری ضروری است. سازمان بهداشت جهانی (WHO)، ناباروری را ناتوانی در دستیابی به بارداری پس از 12 ماه یا بیشتر رابطه جنسی منظم و بدون محافظت تعریف میکند. نکته کلیدی در درک مدرن این است که ناباروری یک “مشکل زنانه” یا “مشکل مردانه” نیست، بلکه یک وضعیت پزشکی است که میتواند ناشی از عوامل زنانه، مردانه، ترکیبی از هر دو، یا دلایل نامشخص باشد. امروزه رویکرد تشخیصی و درمانی، یک رویکرد جامع و زوجمحور است که تمام جنبههای بیولوژیکی و سبک زندگی هر دو فرد را برای رسیدن به بهترین استراتژی درمان ناباروری در نظر میگیرد.
هوش مصنوعی (AI)
هوش مصنوعی (AI) از یک مفهوم علمی-تخیلی به یک ابزار بالینی قدرتمند در حوزه درمان ناباروری تبدیل شده است. الگوریتمهای پیچیده یادگیری ماشین با تحلیل حجم عظیمی از دادهها که از توانایی تحلیل انسانی خارج است، دقت و کارایی را در فرآیندهای حیاتی افزایش میدهند.
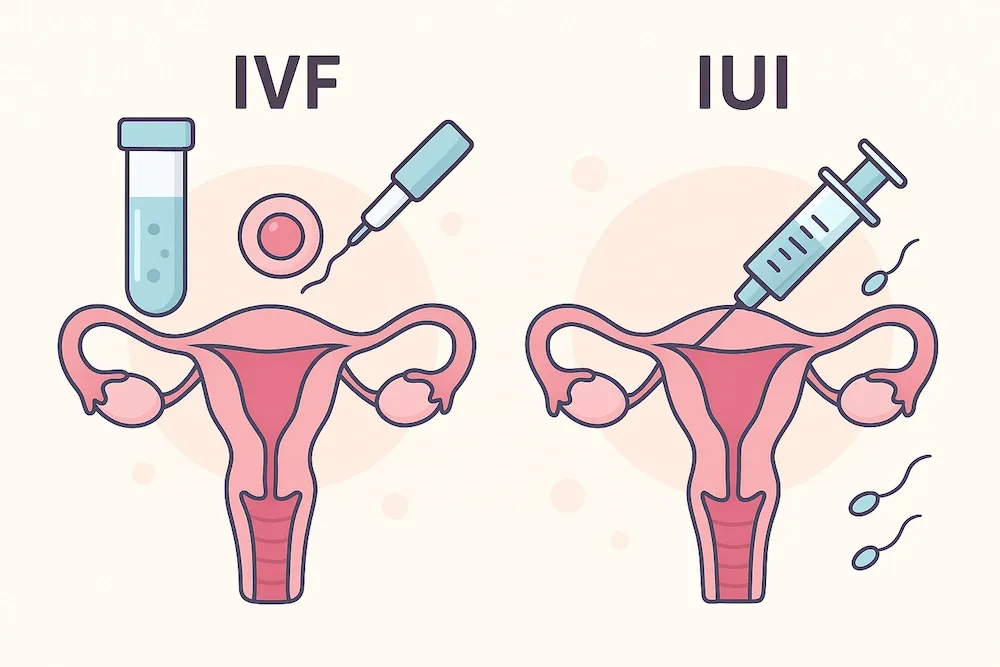
انتخاب جنین با کمک هوش مصنوعی: افزایش شانس موفقیت IVF
یکی از مهمترین چالشها در لقاح آزمایشگاهی (IVF)، انتخاب بهترین جنین برای انتقال به رحم است. به طور سنتی، جنینشناسان بر اساس معیارهای ظاهری (مورفولوژی) و سرعت تقسیم سلولی، جنینها را درجهبندی میکردند. این روش، هرچند ارزشمند، اما تا حد زیادی ذهنی و ناکامل است. امروزه، سیستمهای هوش مصنوعی با استفاده از فناوری تایملپس (Time-Lapse) که به طور مداوم از رشد جنین در انکوباتور فیلمبرداری میکند، وارد عمل شدهاند. الگوریتمهای AI این فیلمها را تحلیل کرده و هزاران نقطه داده نامرئی برای چشم انسان را بررسی میکنند. این الگوریتمها میتوانند الگوهای ظریف رشد، ناهنجاریهای جزئی در تقسیم سلولی و پتانسیل لانهگزینی جنین را با دقتی بسیار بالاتر پیشبینی کنند. گزارشهای منتشر شده در سال 2024 نشان میدهد که استفاده از این فناوری میتواند شانس موفقیت در هر چرخه انتقال را به میزان قابل توجهی افزایش دهد و نیاز به چرخههای درمانی متعدد را کاهش دهد که خود، فشار روانی و مالی بر زوجین را کم میکند.
شخصیسازی پروتکلهای تحریک تخمدان
مرحله تحریک تخمدان در روشهای کمک باروری، یک گام حیاتی است که در آن از داروهای هورمونی برای تحریک تخمدانها جهت تولید چندین تخمک بالغ استفاده میشود. پاسخ هر فرد به این داروها منحصر به فرد است. هوش مصنوعی با تحلیل دادههای بیمار، از جمله سن، شاخص توده بدنی (BMI)، سطح هورمونها (مانند AMH و FSH) و حتی دادههای ژنتیکی، میتواند پروتکل درمانی را به صورت کاملاً شخصیسازی شده طراحی کند. این مدلها بهترین دوز دارو، زمانبندی تزریق و پیشبینی پاسخ تخمدان را با دقت بالایی ارائه میدهند. نتیجه این رویکرد، بهینهسازی تعداد و کیفیت تخمکهای به دست آمده، کاهش خطر عوارضی مانند سندرم تحریک بیش از حد تخمدان (OHSS) و در نهایت، بهبود نتایج کلی درمان ناباروری است.
تحلیل کیفیت اسپرم
ارزیابی کیفیت اسپرم یکی از اولین و حیاتیترین گامها در تشخیص ناباروری مردان است. در روشهای سنتی، تکنسینهای آزمایشگاه به صورت چشمی اسپرمها را زیر میکروسکوپ بررسی میکنند و مواردی مانند تعداد، شکل (مورفولوژی) و حرکت (متحرک بودن) آنها را میسنجند. این فرآیند زمانبر و تا حد زیادی ذهنی است.
هوش مصنوعی با استفاده از الگوریتمهای یادگیری ماشین، میتواند فیلمهای میکروسکوپی اسپرم را با دقت بینظیری تحلیل کند. این سیستمها میتوانند:
- سرعت و مسیر حرکت اسپرمها را با دقت بسیار بالا اندازهگیری کنند.
- ناهنجاریهای مورفولوژیکی را که با چشم انسان به سختی قابل تشخیص هستند، شناسایی کنند.
- احتمال باروری اسپرمها را بر اساس دادههای دقیق پیشبینی کنند.
آزمایش اسپرم در خانه
امروزه دستگاهها و کیتهای آزمایش اسپرم خانگی با استفاده از هوش مصنوعی در حال ظهور هستند که به مردان امکان میدهند تا یک ارزیابی اولیه از سلامت اسپرم خود داشته باشند. این فناوری با هدف کاهش استرس و هزینه، و افزایش راحتی، به سرعت در حال رشد است. در ایران دستگاه آزمایش اسپرم در خانه اسپو توسط یک شرکت دانش بنیان تولید و در بازار موجود است. این دستگاهها معمولاً شامل یک میکروسکوپ کوچک خانگی و یک اپلیکیشن موبایل هستند. پس از جمعآوری نمونه اسپرم در ظرف مخصوص، آن را با استفاده از یک قطرهچکان روی یک لام قرار داده و سپس این لام درون دستگاه قرار میگیرد. دوربین گوشی هوشمند به دستگاه متصل شده و فیلمی از نمونه تهیه میکند. در این مرحله، اپلیکیشن با استفاده از الگوریتمهای هوش مصنوعی، فیلم را تحلیل میکند تا پارامترهای اصلی اسپرم را مورد ارزیابی قرار دهد. در نهایت، گزارشی دقیق شامل تعداد، میزان تحرک و در برخی موارد، شکل اسپرمها ارائه میشود. این روش دارای مزایای قابل توجهی است که اصلیترین آنها راحتی و حریم خصوصی در انجام آزمایش است. علاوه بر این، هزینه این کیتها معمولاً کمتر از آزمایشهای تخصصی در آزمایشگاه است و به عنوان یک ابزار غربالگری اولیه، میتواند به افراد کمک کند تا مشخص کنند آیا نیاز به مراجعه به پزشک و انجام آزمایشهای دقیقتر وجود دارد یا خیر.
پیشرفتهای ژنتیکی
ژنتیک همواره یکی از عوامل اصلی در بروز نازایی و شکستهای مکرر در بارداری بوده است. پیشرفتهای اخیر در این حوزه، به ویژه در زمینه تستهای تشخیصی، انقلابی در پیشگیری و درمان ژنتیکی ناباروری ایجاد کرده است.
تست ژنتیکی پیش از لانهگزینی (PGT)
تست ژنتیکی پیش از لانهگزینی (PGT) به ما این امکان را میدهد که سلامت کروموزومی و ژنتیکی جنینها را قبل از انتقال به رحم ارزیابی کنیم. این تست به سه دسته اصلی تقسیم میشود:
- PGT-A (تست برای آنیوپلوئیدی): این رایجترین نوع PGT است که تعداد کروموزومهای جنین را بررسی میکند. جنینهایی با تعداد کروموزوم غیرطبیعی (آنیوپلوئید) معمولاً منجر به عدم موفقیت در لانهگزینی، سقط جنین در سه ماهه اول یا تولد نوزاد با سندرمهایی مانند سندرم داون میشوند. انتخاب جنینهای یوپلوئید (با تعداد کروموزوم طبیعی) به شکل چشمگیری نرخ بارداری موفق را افزایش میدهد.
- PGT-M (تست برای بیماریهای تکژنی): این تست برای زوجینی طراحی شده است که ناقل یک بیماری ژنتیکی خاص مانند فیبروز کیستیک، تالاسمی یا دیستروفی عضلانی هستند. PGT-M جنینها را برای آن بیماری خاص غربالگری کرده و به زوجین کمک میکند تا از انتقال آن به نسل بعد جلوگیری کنند.
- PGT-SR (تست برای بازآراییهای ساختاری): زوجینی که یکی از آنها دارای یک بازآرایی ساختاری در کروموزومهای خود (مانند جابجایی) است، در معرض خطر بالایی برای تولید جنینهای نامتعادل ژنتیکی قرار دارند. PGT-SR به شناسایی جنینهایی با ساختار کروموزومی متعادل کمک میکند.
این فناوریها نه تنها شانس داشتن فرزندی سالم را افزایش میدهند، بلکه با کاهش نرخ سقطهای ناشی از ناهنجاریهای ژنتیکی، بار عاطفی سنگینی را از دوش خانوادهها برمیدارند.
CRISPR و ویرایش ژن
فناوری ویرایش ژن CRISPR-Cas9، که به عنوان “قیچی مولکولی” شناخته میشود، پتانسیل نظری برای اصلاح جهشهای ژنتیکی عامل ناباروری را در سطح DNA دارد. تحقیقات اولیه که در سالهای 2024 و 2025 منتشر شدهاند، بر روی مدلهای حیوانی و سلولهای بنیادی متمرکز بودهاند و نشان از امکان اصلاح ژنهای مرتبط با تولید اسپرم یا عملکرد تخمک در آینده دارند. با این حال، استفاده از این فناوری در جنینهای انسانی با ملاحظات اخلاقی بسیار جدی روبرو است. نگرانیها در مورد ایمنی، اثرات ناخواسته بر سایر ژنها و پیامدهای بلندمدت آن برای نسلهای آینده، جامعه علمی را به احتیاط و تدوین دستورالعملهای سختگیرانه واداشته است. در حال حاضر، این حوزه بیشتر در قلمرو تحقیقات بنیادی قرار دارد تا یک گزینه درمانی بالینی برای مشکلات باروری.

نوآوریها در آزمایشگاه (IVF و روشهای کمک باروری)
قلب تپنده درمان ناباروری مدرن، آزمایشگاه جنینشناسی است. نوآوریهای تکنولوژیک در این محیط کنترلشده، تأثیر مستقیمی بر کیفیت و شانس موفقیت لقاح آزمایشگاهی دارد.
انکوباتورهای تایملپس (Embryoscope): نظارت بیوقفه بر رشد جنین
همانطور که در بخش هوش مصنوعی اشاره شد، انکوباتورهای تایملپس یک پیشرفت بنیادین هستند. در گذشته، جنینشناسان مجبور بودند روزی یک بار جنینها را از انکوباتور خارج کنند تا زیر میکروسکوپ رشد آنها را بررسی کنند. این فرآیند، جنین را در معرض تغییرات دما، نور و pH قرار میداد که میتوانست برای رشد آن استرسزا باشد. انکوباتورهای مدرن مجهز به دوربین داخلی و میکروسکوپ هستند که به طور مداوم و بدون هیچگونه مزاحمتی، از جنینها تصویربرداری میکنند. این دادههای تصویری غنی، که پایهای برای تحلیل هوش مصنوعی نیز هستند، به جنینشناسان اجازه میدهد تا پویایی رشد جنین را با جزئیاتی بیسابقه مشاهده و بهترینها را برای انتقال انتخاب کنند.
فعالسازی اووسیت و تکنیکهای نوین در ICSI
برای موارد شدید ناباروری مردانه، روش میکرواینجکشن یا ICSI (تزریق داخل سیتوپلاسمی اسپرم) یک راه حل استاندارد است. در این روش، یک اسپرم سالم به طور مستقیم به داخل تخمک تزریق میشود. با این حال، گاهی اوقات حتی پس از ICSI نیز لقاح رخ نمیدهد، زیرا تخمک “فعال” نمیشود. تکنیکهای نوین مانند استفاده از فعالکنندههای مصنوعی اووسیت (مانند کلسیم یونوفور)، میتوانند این فرآیند بیوشیمیایی را تقلید کرده و به شروع تقسیم سلولی کمک کنند. این پیشرفت برای زوجینی که با شکست کامل لقاح در چرخههای قبلی مواجه بودهاند، امید تازهای ایجاد کرده است.
رحم مصنوعی و رشد جنین خارج از بدن: از علم تا واقعیت
یکی از مرزهای دانش در حوزه روشهای کمک باروری، توسعه فناوری برای رشد جنین در خارج از بدن برای مدت طولانیتر است. تحقیقات پیشگامانهای که نتایج آن در سالهای اخیر منتشر شده، موفق به رشد جنین موش تا نیمه دوره بارداری در یک سیستم “رحم مصنوعی” شده است. هدف از این تحقیقات در وهله اول، درک بهتر مراحل اولیه رشد پستانداران است. با این حال، کاربردهای بالقوه آن در آینده میتواند شامل کمک به زنانی باشد که فاقد رحم عملکردی هستند یا نجات نوزادان بسیار نارس باشد. این فناوری هنوز دههها با کاربرد انسانی فاصله دارد اما نشاندهنده مسیر پیشرفت علم در غلبه بر محدودیتهای بیولوژیک است.
حفظ باروری (Fertility Preservation): گزینههایی برای آینده
حفظ باروری به یکی از مهمترین و پرتقاضاترین شاخههای پزشکی باروری تبدیل شده است. این امکان به افراد اجازه میدهد تا توانایی باروری خود را برای استفاده در آینده ذخیره کنند.
انجماد تخمک و بافت تخمدان: قدرت انتخاب برای زنان
تکنیک انجماد شیشهای یا ویتریکاسیون (Vitrification) انقلابی در حفظ باروری زنان ایجاد کرده است. این روش انجماد فوقسریع، از تشکیل کریستالهای یخ که به ساختار ظریف تخمک آسیب میرسانند، جلوگیری میکند. امروزه، انجماد تخمک یک گزینه استاندارد برای موارد زیر است:
- دلایل پزشکی: زنانی که به دلیل بیماریهایی مانند سرطان باید تحت شیمیدرمانی یا پرتودرمانی قرار گیرند که میتواند به تخمدانها آسیب برساند.
- دلایل اجتماعی (Social Freezing): زنانی که به دلایل شخصی، تحصیلی یا شغلی، تصمیم به تعویق فرزندآوری میگیرند اما میخواهند از کیفیت تخمکهای جوانتر خود در آینده بهرهمند شوند.
علاوه بر انجماد تخمک، انجماد بافت تخمدان نیز یک گزینه، به ویژه برای دختران پیش از بلوغ که با درمانهای سرطان روبرو هستند، محسوب میشود.
پیشرفتها در انجماد اسپرم و بافت بیضه
انجماد اسپرم یک روش جاافتاده و بسیار موفق است. اما برای مردان یا پسرانی که قادر به تولید نمونه اسپرم نیستند (مثلاً قبل از بلوغ یا به دلیل برخی شرایط پزشکی)، تکنیکهای جدیدی مانند استخراج و انجماد بافت بیضه توسعه یافته است. در آینده، میتوان سلولهای بنیادی اسپرمساز را از این بافت جدا کرده و در آزمایشگاه برای تولید اسپرم کشت داد. این پیشرفتها گزینههای حفظ باروری را برای جمعیت وسیعتری از مردان فراهم میکند.

رویکردهای جامع و یکپارچه در درمان ناباروری
درمان ناباروری موفق، تنها به فناوریهای پیشرفته محدود نمیشود. یک رویکرد جامع که سلامت کلی فرد و زوج را در نظر میگیرد، نقشی حیاتی در بهبود نتایج دارد.
نقش کلیدی سبک زندگی، تغذیه و سلامت روان
شواهد علمی به طور فزایندهای نشان میدهند که عواملی مانند رژیم غذایی سالم و سرشار از آنتیاکسیدان، حفظ وزن مناسب، ورزش منظم، مدیریت استرس و سلامت روان، تأثیر مستقیمی بر قدرت باروری زنان و مردان دارند. مراکز پیشرو درمان ناباروری امروزه مشاوران تغذیه، روانشناسان و متخصصان طب مکمل را به عنوان بخشی از تیم درمانی خود به کار میگیرند. این رویکرد یکپارچه نه تنها شانس موفقیت روشهای کمک باروری را افزایش میدهد، بلکه به زوجین کمک میکند تا این مسیر چالشبرانگیز را با قدرت و آرامش بیشتری طی کنند.
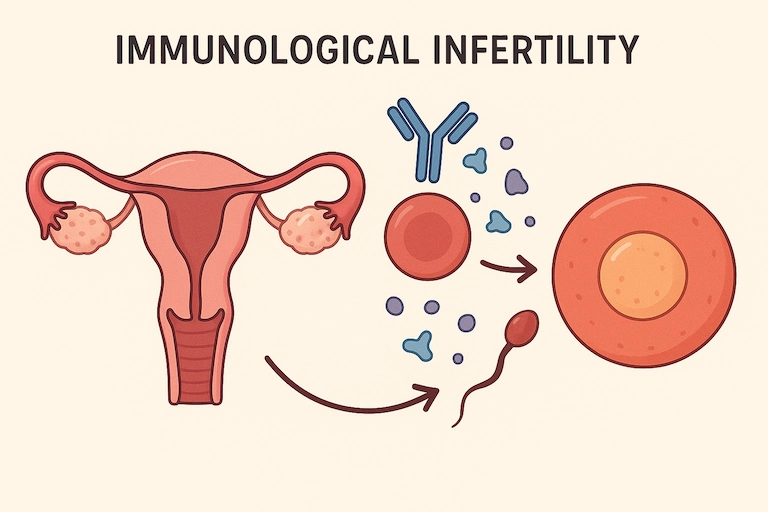
ایمونولوژی تولید مثل
درک تقابل مادر و جنین یکی از حوزههای نوظهور و پیچیده، ایمونولوژی تولید مثل است. این شاخه از علم به بررسی تعاملات پیچیده سیستم ایمنی مادر با جنین، که نیمی از آن از نظر ژنتیکی “خارجی” محسوب میشود، میپردازد. در برخی موارد نازایی یا سقط مکرر، تصور میشود که یک پاسخ ایمنی نامناسب مانع از لانهگزینی موفق یا رشد جنین میشود. تشخیص و درمانهای مرتبط با این حوزه، مانند بررسی سلولهای کشنده طبیعی (NK Cells) و استفاده از درمانهایی مانند تزریق اینترالیپید، هنوز در حال تحقیق و توسعه هستند اما برای گروهی از بیماران که با شکستهای مکرر IVF مواجه بودهاند، راهگشا بودهاند.
آینده درمان ناباروری: چه چیزی در انتظار ماست؟
مسیر پیشرفت در درمان ناباروری متوقف نخواهد شد. در آینده نزدیک و دور، میتوانیم منتظر تحولات هیجانانگیزتری باشیم:
- هوش مصنوعی پیشرفتهتر: الگوریتمهای AI نه تنها جنین را انتخاب میکنند، بلکه کل فرآیند لقاح آزمایشگاهی را از تشخیص تا انتقال، بهینه و شخصیسازی خواهند کرد.
- تکنولوژی سلولهای بنیادی: تحقیقات بر روی تولید گامت (تخمک و اسپرم) از سلولهای بنیادی (In-Vitro Gametogenesis - IVG) ادامه دارد. این فناوری میتواند روزی راهحلی برای افرادی باشد که به طور کلی فاقد گامت هستند.
- غیرتهاجمی شدن تشخیص: توسعه تستهای ژنتیکی غیرتهاجمی برای جنین (niPGT) که از مایع محیط کشت جنین استفاده میکند و نیازی به بیوپسی ندارد، ایمنی و کارایی را افزایش خواهد داد.
نتیجهگیری
سفر برای غلبه بر ناباروری یک ماراتن است، نه یک دوی سرعت. همانطور که در این مقاله جامع بررسی شد، چشمانداز درمان ناباروری به سرعت در حال تحول است. از دقت بینظیر هوش مصنوعی در انتخاب جنین تا قدرت پیشگیرانه تستهای ژنتیکی و نوآوریهای مداوم در آزمایشگاه، علم ابزارهای قدرتمندی را برای تحقق رویای والدین شدن فراهم کرده است. با این حال، فناوری به تنهایی کافی نیست. یک رویکرد جامع که سلامت جسمی، روانی و سبک زندگی را در بر میگیرد، در کنار انتخاب یک تیم پزشکی متخصص و دلسوز، کلید اصلی موفقیت است.

 عرفان زارع
عرفان زارع






 پشتیبانی عمومی
پشتیبانی عمومی