علت افزایش ناباروری مردان چیست؟ | هشدار جدی پزشکان

خلاصه مقاله را به صورت صوتی گوش کنید
در دهههای اخیر، شاهد روندی نگرانکننده در سلامت باروری مردان هستیم که زنگ خطر را برای متخصصان و جوامع به صدا درآورده است. علت ناباروری مردان دیگر تنها به مشکلات ژنتیکی یا بیماریهای خاص محدود نمیشود؛ بلکه مجموعهای از عوامل محیطی و تغییرات گسترده در سبک زندگی، به یک اپیدمی خاموش دامن زده است. اورولوژیستها هشدار میدهند که کاهش کیفیت اسپرم در سطح جهانی به یک بحران جدی تبدیل شده و نیازمند توجه فوری و اقدامات پیشگیرانه است. این مقاله بهصورت جامع به بررسی دلایل این پدیده، از آلایندههای شیمیایی گرفته تا استرس روزمره، میپردازد و راهکارهای علمی و کاربردی برای مقابله با آن را ارائه میدهد.
درک ابعاد این مشکل، اولین گام برای محافظت از قدرت باروری و تضمین سلامت نسلهای آینده است. امروزه مشکلات باروری مردان دیگر یک موضوع حاشیهای نیست، بلکه یک چالش بهداشت عمومی است که باید جدی گرفته شود. بررسیهای علمی نشان میدهد که تعداد و کیفیت اسپرم در مردان در سراسر جهان طی 40 سال گذشته بیش از 50 درصد کاهش یافته است. این آمار تکاندهنده، نشاندهنده تأثیر عمیق دنیای مدرن بر بیولوژی انسان است و ضرورت درمان ناباروری مردان را بیش از پیش آشکار میسازد.
چرا کیفیت اسپرم در مردان رو به کاهش است؟
کاهش جهانی کیفیت اسپرم یک واقعیت علمی اثباتشده است که دلایل پیچیده و چندوجهی دارد. این پدیده صرفاً یک مشکل فردی نیست، بلکه بازتابی از تغییرات گسترده در محیط زیست و شیوه زندگی ماست. عوامل متعددی، از مواد شیمیایی موجود در محیط گرفته تا عادات روزمره، میتوانند بهطور مستقیم یا غیرمستقیم بر فرآیند تولید و سلامت اسپرمها تأثیر منفی بگذارند.
عوامل محیطی: دشمنان نامرئی باروری
محیط اطراف ما مملو از ترکیباتی است که میتوانند سیستم هورمونی بدن را مختل کرده و به سلولهای اسپرمساز آسیب برسانند. این “مختلکنندههای غدد درونریز” (Endocrine Disruptors) در بسیاری از محصولات روزمره یافت میشوند و یکی از اصلیترین متهمان در کاهش کیفیت اسپرم به شمار میروند.
- پلاستیکها (بیسفنول A و فتالاتها): این مواد شیمیایی که در بطریهای پلاستیکی، ظروف غذا و حتی اسباببازیها یافت میشوند، میتوانند عملکرد هورمونهای مردانه را تقلید یا مسدود کرده و به مورفولوژی اسپرم (شکل ظاهری) و تحرک آن آسیب بزنند.
- آفتکشها و علفکشها: باقیمانده سموم کشاورزی روی میوهها و سبزیجات میتواند وارد بدن شده و فرآیند اسپرمسازی (Spermatogenesis) را مختل کند. این مواد اثرات سمی مستقیمی بر بیضهها دارند.
- فلزات سنگین: سرب، جیوه و کادمیوم که از طریق آلودگی هوا، آب و برخی مواد غذایی وارد بدن میشوند، میتوانند استرس اکسیداتیو را در بیضهها افزایش داده و منجر به آسیب DNA اسپرم شوند. افزایش DFI اسپرم (شاخص تکهتکه شدن DNA) یکی از نتایج تماس با این فلزات است.
سبک زندگی مدرن: قاتل خاموش اسپرمها
عادات روزمره و انتخابهای ما تأثیر مستقیمی بر سلامت باروری دارند. متأسفانه، بسیاری از جنبههای زندگی مدرن با اصول یک سبک زندگی و ناباروری مردان سالم در تضاد هستند و بهطور فزایندهای به مشکلات باروری مردان دامن میزنند.
- استرس مزمن: استرس طولانیمدت سطح هورمون کورتیزول را افزایش میدهد که این امر میتواند تولید تستوسترون و در نتیجه، تولید اسپرم را سرکوب کند.
- چاقی و اضافه وزن: بافت چربی اضافی، هورمون مردانه تستوسترون را به هورمون زنانه استروژن تبدیل میکند. این عدم تعادل هورمونی یکی از دلایل اصلی کاهش کیفیت اسپرم در مردان چاق است.
- رژیم غذایی نامناسب: مصرف بیش از حد غذاهای فرآوریشده، چربیهای ترانس و قند، و کمبود آنتیاکسیدانها (موجود در میوهها و سبزیجات) به سلولهای بدن، از جمله اسپرمها، آسیب میرساند.
- کمتحرکی: عدم فعالیت بدنی منظم جریان خون به اندامهای تناسلی را کاهش داده و میتواند محیط بیضهها را برای تولید اسپرم نامناسب سازد.
- مصرف دخانیات و الکل: سیگار و الکل هر دو بهعنوان سموم مستقیم برای اسپرم شناخته میشوند. این مواد میتوانند تعداد، تحرک و مورفولوژی اسپرم را بهشدت تحت تأثیر قرار دهند.
- افزایش دمای بیضهها: استفاده مداوم از لپتاپ روی پا، پوشیدن لباسهای زیر تنگ، و نشستنهای طولانیمدت دمای کیسه بیضه را بالا برده و به فرآیند تولید اسپرم آسیب میزند.
بیماریها و شرایط پزشکی مؤثر بر ناباروری مردان
علاوه بر عوامل محیطی و سبک زندگی، برخی شرایط پزشکی خاص نیز میتوانند بهطور مستقیم علت ناباروری مردان باشند. تشخیص و درمان بهموقع این بیماریها توسط یک متخصص اورولوژی اهمیت حیاتی دارد. مراجعه به بهترین اورولوژیست یا شهر محل سکونت شما میتواند اولین گام در مسیر صحیح درمانی باشد.
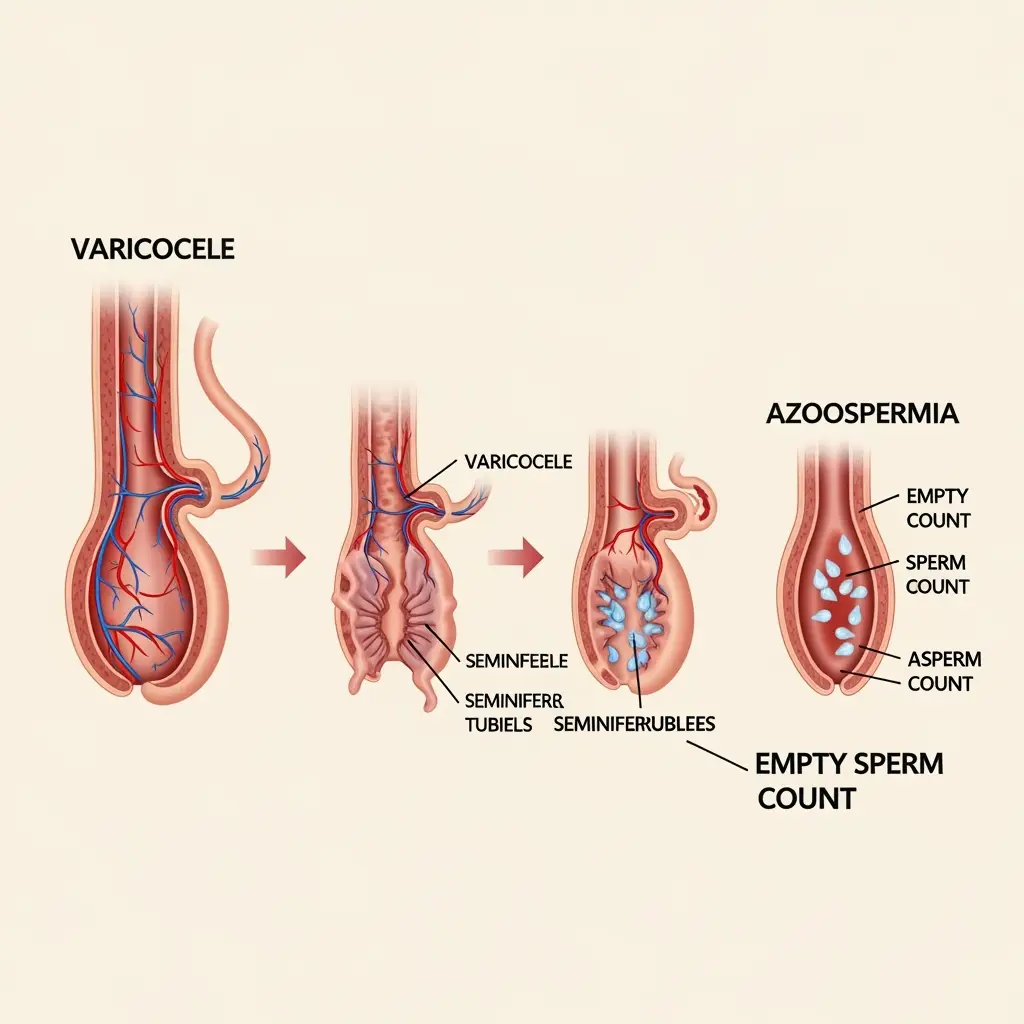
واریکوسل (Varicocele)
واریکوسل، که به اتساع و پیچخوردگی وریدهای اطراف بیضه گفته میشود، شایعترین علت قابل اصلاح ناباروری در مردان است. این وضعیت با افزایش دمای بیضهها و ایجاد استرس اکسیداتیو، کیفیت و کمیت اسپرم را کاهش میدهد. واریکوسل میتواند منجر به کاهش تحرک اسپرم، تغییر در مورفولوژی اسپرم و افزایش آسیب DNA یا همان DFI اسپرم شود.
آزواسپرمی (Azoospermia)
آزواسپرمی به شرایطی اطلاق میشود که در آن هیچ اسپرمی در مایع منی مرد وجود ندارد. این وضعیت حدود 1 درصد از کل مردان و 10 تا 15 درصد از مردان نابارور را تحت تأثیر قرار میدهد. آزواسپرمی به دو نوع اصلی تقسیم میشود:
- آزواسپرمی انسدادی (Obstructive Azoospermia): در این حالت، تولید اسپرم در بیضهها طبیعی است، اما به دلیل وجود یک انسداد در مجاری انزالی (مانند وازدفران)، اسپرم نمیتواند از بدن خارج شود. این انسداد ممکن است ناشی از عفونتهای قبلی، جراحی یا مشکلات مادرزادی باشد.
- آزواسپرمی غیرانسدادی (Non-Obstructive Azoospermia): این نوع که شایعتر و درمان آن پیچیدهتر است، به دلیل نقص در تولید اسپرم در خود بیضهها رخ میدهد. دلایل آن میتواند ژنتیکی (مانند سندرم کلاینفلتر)، هورمونی یا ناشی از آسیب به بیضهها باشد.
سایر عوامل پزشکی
- عفونتها: عفونتهای مقاربتی (مانند کلامیدیا و سوزاک) یا عفونتهای دستگاه ادراری میتوانند باعث التهاب، ایجاد بافت اسکار و انسداد در مجاری تناسلی شوند. اوریون در بزرگسالی نیز میتواند به بیضهها آسیب جدی وارد کند.
- مشکلات هورمونی: اختلال در عملکرد هیپوتالاموس، غده هیپوفیز یا خود بیضهها میتواند تعادل هورمونی لازم برای تولید اسپرم را بر هم بزند.
- مشکلات انزال: انزال رتروگراد (پسگرد) که در آن منی به جای خروج از آلت تناسلی وارد مثانه میشود، یکی از علتهای ناباروری مردان است.
- عوامل ژنتیکی: ناهنجاریهای کروموزومی مانند سندرم کلاینفلتر یا حذفهای کوچک در کروموزوم Y میتوانند تولید اسپرم را مختل کرده یا به آزواسپرمی منجر شوند.

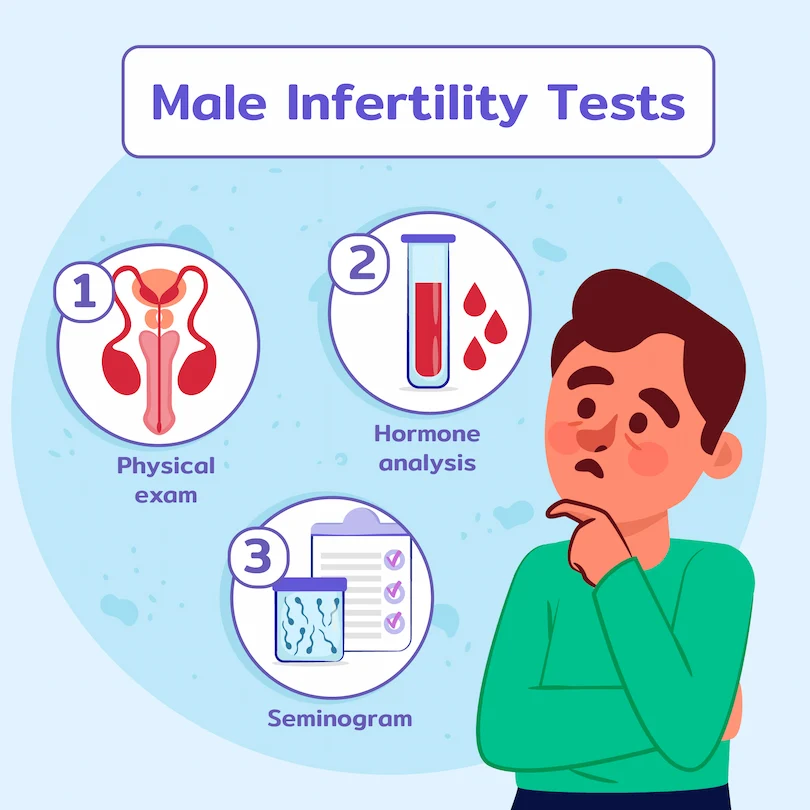
تشخیص مشکلات باروری مردان
تشخیص دقیق علت ناباروری مردان نیازمند یک رویکرد جامع و تخصصی است. این فرآیند معمولاً با معاینه فیزیکی توسط اورولوژیست و بررسی سابقه پزشکی فرد آغاز میشود، اما سنگ بنای اصلی تشخیص، تحلیل مایع منی یا آزمایش اسپرم (اسپرموگرام) است.
آزمایش اسپرم (Semen Analysis)
آزمایش اسپرم یک تحلیل میکروسکوپی از مایع منی است که پارامترهای کلیدی زیر را ارزیابی میکند:
- تعداد اسپرم (Concentration): تعداد اسپرم در هر میلیلیتر از مایع منی. تعداد کمتر از 15 میلیون در هر میلیلیتر، کمتر از حد طبیعی در نظر گرفته میشود.
- تحرک اسپرم (Motility): درصد اسپرمهایی که قادر به حرکت روبهجلو هستند. تحرک برای رسیدن اسپرم به تخمک و بارور کردن آن ضروری است.
- مورفولوژی اسپرم (Morphology): درصد اسپرمهایی که شکل و ساختار طبیعی دارند (سر بیضی، گردن و دم سالم). شکل غیرطبیعی میتواند توانایی اسپرم برای نفوذ به تخمک را مختل کند.
- حجم مایع منی (Volume): حجم کل مایع انزالشده.
- pH و تعداد گلبولهای سفید: برای بررسی وجود عفونت یا التهاب.
آزمایشهای تکمیلی: نگاهی عمیقتر به سلامت اسپرم
گاهی آزمایش اسپرم بهتنهایی برای تشخیص کامل کافی نیست و اورولوژیستها هشدار میدهند که نباید تنها به این پارامترها اکتفا کرد. در چنین مواردی، آزمایشهای پیشرفتهتری برای ارزیابی جنبههای عملکردی اسپرم توصیه میشود.
آزمایش DFI اسپرم (Sperm DNA Fragmentation Index)
DFI اسپرم یا شاخص شکست DNA اسپرم، یک آزمایش حیاتی است که سلامت ماده ژنتیکی درون اسپرم را میسنجد. DNA اسپرم حاوی نقشه ژنتیکی برای ایجاد یک جنین سالم است. اگر این DNA دچار شکستگی یا آسیب (Fragmentation) شده باشد، حتی اگر پارامترهای آزمایش اسپرم نرمال به نظر برسند، ممکن است منجر به موارد زیر شود:
- عدم موفقیت در لقاح
- رشد ضعیف جنین
- سقطهای مکرر
- شکست در روشهای کمکباروری مانند IVF
افزایش DFI اسپرم اغلب با عواملی مانند واریکوسل، عفونت، سیگار کشیدن، افزایش سن و قرار گرفتن در معرض سموم محیطی مرتبط است. درمان این عوامل میتواند به کاهش DFI و بهبود شانس باروری کمک کند.
راهکارهای درمانی و پیشگیرانه ناباروری مردان
خوشبختانه، بسیاری از مشکلات باروری مردان قابل درمان یا مدیریت هستند. درمان ناباروری مردان یک رویکرد چندجانبه را میطلبد که شامل تغییرات در سبک زندگی، درمانهای دارویی، جراحی و استفاده از تکنیکهای کمکباروری پیشرفته است.
تقویت اسپرم از طریق اصلاح سبک زندگی
این بخش، مهمترین و در دسترسترین راهکار برای اکثر مردان است. ایجاد تغییرات مثبت در سبک زندگی و ناباروری مردان میتواند تأثیر چشمگیری بر تقویت اسپرم و بهبود تمام پارامترهای باروری داشته باشد.
-
تغذیه سالم و سرشار از آنتیاکسیدان:
- مصرف میوهها و سبزیجات رنگارنگ: منابع غنی از ویتامین C، ویتامین E، لیکوپن و بتاکاروتن که از اسپرم در برابر آسیب اکسیداتیو محافظت میکنند.
- افزودن مغزها و دانهها: گردو، بادام و تخمه کدو منابع عالی روی، سلنیوم و اسیدهای چرب امگا-3 هستند که برای مورفولوژی اسپرم و تولید تستوسترون حیاتیاند.
- مصرف ماهیهای چرب: ماهی سالمون و ساردین سرشار از امگا-3 هستند که به بهبود تحرک اسپرم کمک میکنند.
-
ورزش منظم و کنترل وزن:
- حداقل 150 دقیقه ورزش با شدت متوسط در هفته (مانند پیادهروی سریع، دوچرخهسواری یا شنا) میتواند به تعادل هورمونی و بهبود جریان خون کمک کند.
- کاهش وزن، حتی به میزان 5 تا 10 درصد، میتواند سطح تستوسترون را افزایش داده و کیفیت اسپرم را در مردان چاق به طور قابل توجهی بهبود بخشد.
-
مدیریت استرس:
- تکنیکهایی مانند مدیتیشن، یوگا، تنفس عمیق و گذراندن وقت در طبیعت میتوانند سطح کورتیزول را کاهش داده و اثرات منفی استرس بر باروری را خنثی کنند.
-
پرهیز از سموم:
- ترک کامل سیگار و الکل: این اولین و مؤثرترین قدم برای تقویت اسپرم است.
- کاهش تماس با پلاستیکها: از ظروف شیشهای یا استیل برای نگهداری غذا و نوشیدنی استفاده کنید و هرگز غذا را در ظروف پلاستیکی در مایکروویو گرم نکنید.
- انتخاب مواد غذایی ارگانیک: در صورت امکان، برای کاهش مواجهه با آفتکشها، از محصولات ارگانیک استفاده کنید.
درمانهای پزشکی و جراحی
- جراحی واریکوسل: در مواردی که واریکوسل شدید بوده و باعث درد یا کاهش کیفیت اسپرم شده باشد، جراحی میکروسکوپیک (واریکوسلکتومی) میتواند با بستن وریدهای متسع، به بهبود پارامترهای اسپرم در حدود 70 درصد از بیماران کمک کند.
- درمانهای هورمونی: اگر علت ناباروری مردان کمبود هورمونی باشد، پزشک ممکن است داروهایی مانند کلومیفن سیترات یا تزریق hCG و hMG را برای تحریک تولید اسپرم تجویز کند.
- درمان عفونتها: مصرف آنتیبیوتیک مناسب برای درمان عفونتهای دستگاه تناسلی میتواند التهاب را از بین برده و عملکرد باروری را بازیابی کند.
- روشهای استخراج اسپرم: در موارد آزواسپرمی، میتوان با روشهای جراحی میکروسکوپیک مانند TESE یا Micro-TESE، اسپرم را مستقیماً از بافت بیضه استخراج کرد و از آن برای لقاح آزمایشگاهی (IVF/ICSI) استفاده نمود. یافتن بهترین اورولوژیست تهران که در این تکنیکها مهارت دارد، شانس موفقیت را به شدت افزایش میدهد.
جمعبندی
افزایش شیوع مشکلات باروری مردان یک چالش پیچیده و چندوجهی است که ریشه در تغییرات عمیق محیطی و سبک زندگی مدرن دارد. همانطور که اورولوژیستها هشدار میدهند، این روند نگرانکننده دیگر قابل چشمپوشی نیست. عواملی چون آلایندههای شیمیایی، رژیم غذایی نامناسب، استرس مزمن و چاقی، همگی دست به دست هم دادهاند تا به کاهش کیفیت اسپرم در سطح جهانی دامن بزنند. بیماریهایی مانند واریکوسل و شرایطی چون آزواسپرمی نیز بخش مهمی از این پازل هستند.
با این حال، ناامیدی راه چاره نیست. علم پزشکی امروز ابزارهای تشخیصی دقیقی مانند آزمایش اسپرم و DFI اسپرم را برای شناسایی ریشه مشکل در اختیار دارد. مهمتر از آن، بخش بزرگی از راهحل در دستان خود ماست. اصلاح سبک زندگی و ناباروری مردان از طریق تغذیه سالم، ورزش منظم، مدیریت استرس و پرهیز از سموم، قدرتمندترین استراتژی برای تقویت اسپرم و حفاظت از قدرت باروری است. در کنار این اقدامات، مراجعه به یک اورولوژیست متخصص برای تشخیص و درمان ناباروری مردان از طریق روشهای دارویی یا جراحی، میتواند مسیر رسیدن به فرزندآوری را هموار سازد. آینده سلامت باروری ما به انتخابهایی بستگی دارد که امروز انجام میدهیم.

 عرفان زارع
عرفان زارع






 پشتیبانی عمومی
پشتیبانی عمومی