اهدای جنین؛ راهنمای کامل شرایط، هزینه و مراحل برای زوجین گیرنده

برای بسیاری از زوجهای نابارور که به دلایل پزشکی، هم مرد و هم زن، قادر به تولید گامتهای سالم (اسپرم و تخمک) نیستند، مسیر درمان ممکن است پر از چالش و ناامیدی به نظر برسد. در چنین شرایطی، پیشرفتهای علم پزشکی اهدای جنین را پیش روی آنها قرار داده است.
اهدای جنین یک روش کمک باروری پیشرفته است که در آن، جنین حاصل از لقاح آزمایشگاهی (IVF) یک زوج اهداکننده، به رحم زن دیگری (گیرنده) منتقل میشود. این راهکار درمانی زمانی به کار میرود که زوج گیرنده به دلیل مشکلات همزمان در اسپرم و تخمک، مانند نارسایی زودرس تخمدان در زن و آزواسپرمی (فقدان اسپرم) در مرد، شانسی برای باروری با سلولهای جنسی خود ندارند. این مقاله به صورت جامع، تمام ابعاد این فرآیند، از مراحل دریافت جنین اهدایی گرفته تا حکم شرعی و قانونی جنین اهدایی و هزینههای آن را بررسی میکند تا راهنمایی کامل برای شما باشد.
اهدای جنین چیست و برای چه کسانی مناسب است؟
اهدای جنین یک فرآیند درمانی است که در آن جنینهای باکیفیت که توسط زوجهای دیگر در طی سیکلهای IVF به وجود آمده و دیگر مورد نیاز آنها نیستند، به یک زوج نابارور اهدا میشوند. این جنینها در بانک جنین مراکز درمان ناباروری به صورت فریز شده (منجمد) نگهداری میشوند تا در زمان مناسب به رحم زن گیرنده منتقل گردند. این روش به زن اجازه میدهد تا بارداری و زایمان را شخصاً تجربه کند و از همان ابتدا، پیوند عاطفی عمیقی با کودک برقرار نماید.
این روش درمانی یک گزینه عالی برای گروههای خاصی از زوجین است:
- ناباروری همزمان زوجین: اصلیترین گروه هدف، زوجهایی هستند که هم زن و هم مرد با مشکلات جدی باروری مواجهاند. برای مثال، زن دچار یائسگی زودرس یا کیفیت بسیار پایین تخمک است و همزمان مرد نیز فاقد اسپرم سالم (آزواسپرمی) یا دارای اسپرم با کیفیت بسیار پایین است.
- شکستهای مکرر IVF: زوجهایی که چندین بار سیکل IVF را با استفاده از گامتهای خودشان امتحان کردهاند اما به دلیل کیفیت پایین جنینها، با شکستهای مکرر در لانهگزینی مواجه شدهاند.
- وجود بیماریهای ژنتیکی: در مواردی که هر دو والد ناقل یک بیماری ژنتیکی جدی هستند و خطر انتقال آن به فرزند بسیار بالاست، دریافت جنین اهدایی سالم میتواند راهکاری برای داشتن فرزند سالم باشد.
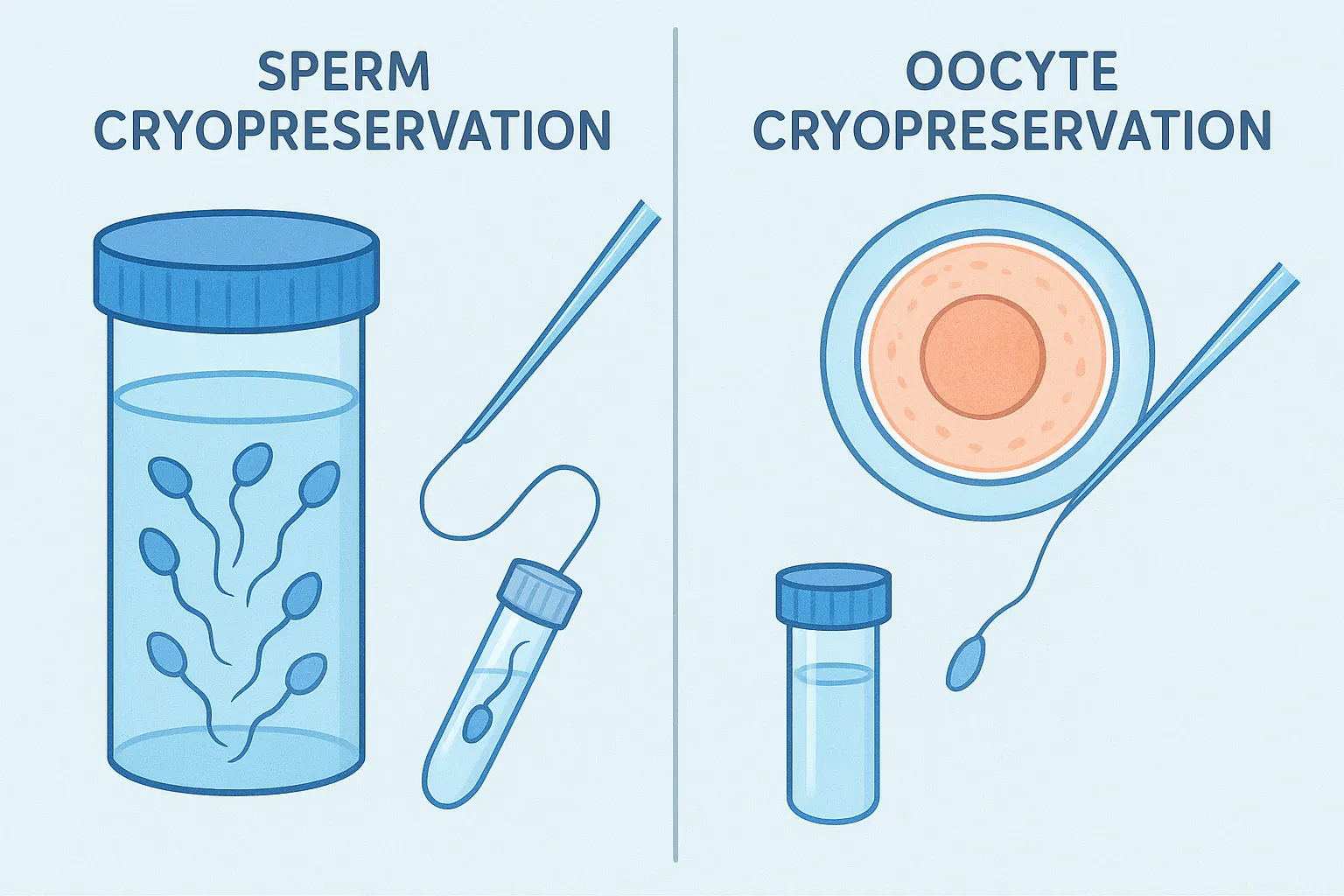
تفاوت اهدای جنین با اهدای تخمک و اسپرم
درک تفاوتهای کلیدی میان روشهای مختلف اهدای گامت و جنین برای تصمیمگیری آگاهانه ضروری است. بسیاری از زوجین این روشها را با یکدیگر اشتباه میگیرند، در حالی که هر یک کاربرد و پیامدهای متفاوتی دارند.
- اهدای تخمک: در این روش، فقط تخمک از یک زن اهداکننده دریافت میشود و با اسپرم همسر گیرنده در آزمایشگاه لقاح داده میشود. جنین حاصل، از نظر ژنتیکی به پدر و زن اهداکننده تخمک تعلق دارد. این روش برای زنانی مناسب است که تخمدانهایشان قادر به تولید تخمک سالم نیست، اما همسرشان اسپرم سالمی دارد.
- اهدای اسپرم: در این فرآیند، اسپرم از یک مرد اهداکننده گرفته شده و با تخمک همسر گیرنده لقاح مییابد. جنین حاصل، از نظر ژنتیکی به مادر و مرد اهداکننده اسپرم وابسته است. این روش برای مردانی که فاقد اسپرم هستند اما همسرشان تخمک سالم دارد، کاربرد دارد. (توجه: اهدای اسپرم در ایران از نظر شرعی و قانونی مجاز نیست).
- اهدای جنین: این روش تفاوت اساسی با اهدای تخمک و اسپرم دارد. در اهدای جنین، کودک آینده هیچ ارتباط ژنتیکی با هیچیک از والدین گیرنده ندارد. جنین به صورت کامل از نظر ژنتیکی متعلق به زوج اهداکننده است. این راهکار برای زوجینی است که هر دو در تولید گامت سالم ناتوان هستند.
به طور خلاصه، در اهدای جنین، زوج گیرنده “فرزندپذیری” را از مرحله جنینی آغاز میکنند و مادر فرصت تجربه کامل بارداری، زایمان و شیردهی را پیدا میکند.
مراحل دریافت جنین اهدایی چگونه است؟
فرآیند دریافت جنین اهدایی یک مسیر مشخص، سازمانیافته و چندمرحلهای است که تحت نظارت دقیق تیم پزشکی و حقوقی مرکز درمان ناباروری انجام میشود. آشنایی با این مراحل به کاهش استرس و افزایش آمادگی شما کمک میکند.
1. مشاوره اولیه و ارزیابی زوجین
اولین و مهمترین قدم، شرکت در جلسات مشاوره است. این جلسات شامل موارد زیر است:
- مشاوره پزشکی: متخصص زنان و ناباروری، تاریخچه پزشکی کامل شما را بررسی کرده و معاینات لازم را برای اطمینان از سلامت عمومی و توانایی زن برای حمل یک بارداری سالم انجام میدهد.
- مشاوره ژنتیک: مسائل ژنتیکی و حقوقی از اهمیت بالایی برخوردارند. مشاور ژنتیک به شما در مورد عدم ارتباط ژنتیکی با فرزند آینده و پیامدهای آن توضیح میدهد.
- مشاوره روانشناسی: این فرآیند میتواند از نظر عاطفی چالشبرانگیز باشد. روانشناس به شما کمک میکند تا با احساسات خود کنار بیایید، انتظارات واقعبینانهای داشته باشید و برای پذیرش کامل این روش درمانی آماده شوید.
2. بررسی و احراز شرایط دریافت جنین اهدایی
برای ورود به فرآیند، زوجین باید شرایط دریافت جنین اهدایی را که توسط قانون و مراکز درمانی تعیین شده است، داشته باشند. این شرایط عموماً شامل موارد زیر است:
- داشتن تابعیت ایرانی.
- ازدواج دائم و قانونی.
- اثبات ناباروری زوجین و عدم امکان درمان با روشهای دیگر.
- نداشتن اعتیاد به مواد مخدر یا بیماریهای روانپزشکی حاد.
- سلامت جسمی و توانایی زن برای گذراندن یک دوره بارداری سالم.
3. انتخاب جنین از بانک جنین
پس از تایید صلاحیت، مرحله حساس انتخاب جنین بر اساس مشخصات آغاز میشود. مراکز درمان ناباروری، اطلاعات غیرهویتی زوج اهداکننده را در اختیار شما قرار میدهند. این اطلاعات معمولاً شامل موارد زیر است:
- ویژگیهای فیزیکی (رنگ پوست، مو و چشم)
- گروه خونی
- سطح تحصیلات و شغل
- سوابق پزشکی و عدم وجود بیماریهای ارثی مهم
این فرآیند به شما کمک میکند تا جنینی را انتخاب کنید که بیشترین تطابق ظاهری و فرهنگی را با خانواده شما داشته باشد، هرچند هیچ تضمینی برای شباهت قطعی وجود ندارد.
4. آماده سازی رحم گیرنده
این مرحله یکی از کلیدیترین بخشهای پزشکی فرآیند است. هدف، رساندن آندومتر (دیواره داخلی رحم) به ضخامت و کیفیت ایدهآل برای پذیرش جنین است. آمادهسازی رحم گیرنده معمولاً از طریق یک پروتکل دارویی مشخص انجام میشود:
- از ابتدای سیکل قاعدگی، داروهای استروژن (به صورت قرص، چسب پوستی یا آمپول) برای رشد و ضخیم شدن آندومتر تجویز میشود.
- پس از حدود دو هفته، سونوگرافی واژینال برای ارزیابی ضخامت آندومتر انجام میشود. اگر ضخامت به حد مطلوب (معمولاً بالای 8 میلیمتر) رسیده باشد، داروهای پروژسترون (به صورت شیاف، ژل واژینال یا آمپول) به رژیم دارویی اضافه میشود.
- پروژسترون رحم را برای لانهگزینی جنین “پذیرا” میکند. زمانبندی دقیق انتقال جنین بر اساس روز شروع پروژسترون و سن جنین (معمولاً جنین روز 3 یا 5) تعیین میشود.
5. انتقال جنین به رحم
انتقال جنین یک فرآیند ساده، سریع و بدون درد است که در کلینیک انجام میشود و شباهت زیادی به تست پاپ اسمیر دارد.
- جنین یا جنینهای منتخب از حالت انجماد خارج شده و در آزمایشگاه جنینشناسی کیفیت آنها بررسی میشود.
- متخصص ناباروری با استفاده از یک کاتتر (لوله پلاستیکی بسیار نازک و انعطافپذیر) و تحت هدایت سونوگرافی شکمی، جنینها را به آرامی به داخل حفره رحم منتقل میکند.
- پس از انتقال، شما برای مدت کوتاهی استراحت کرده و سپس مرخص میشوید.
6. دوره انتظار و آزمایش بارداری
پس از انتقال، یک دوره دو هفتهای انتظار آغاز میشود. در این مدت، شما باید به مصرف داروهای استروژن و پروژسترون خود ادامه دهید تا حمایت هورمونی از بارداری احتمالی قطع نشود. پس از حدود 10 تا 14 روز، آزمایش خون (Beta-hCG) برای بررسی وقوع بارداری انجام میشود.
حکم شرعی و قانونی جنین اهدایی در ایران
یکی از بزرگترین دغدغههای زوجین متدین، جنبههای فقهی و حقوقی این روش است. خوشبختانه، حکم شرعی و قانونی جنین اهدایی در ایران کاملاً شفاف و مشخص است.
- جنبه قانونی: “قانون نحوه اهدای جنین به زوجین نابارور” در سال 1382 توسط مجلس شورای اسلامی تصویب و به تایید شورای نگهبان رسید. این قانون به مراکز تخصصی درمان ناباروری اجازه میدهد تا پس از احراز شرایط قانونی زوجین متقاضی، اقدام به انتقال جنین نمایند. طبق این قانون، کلیه وظایف و تکالیف مربوط به نگهداری و تربیت کودک بر عهده زوجین گیرنده خواهد بود و هویت زوج اهداکننده محرمانه باقی میماند.
- جنبه شرعی: اکثر مراجع عظام تقلید، اهدای جنین را با رعایت ضوابط شرعی و قانونی، جایز میدانند. از نظر شرعی، نسب کودک به زوج اهداکننده (صاحبان اسپرم و تخمک) میرسد، اما از نظر حقوقی و تربیتی، تمامی مسئولیتها با والدین گیرنده است. در مسائل مربوط به ارث و محرمیت، کودک از والدین ژنتیکی خود ارث میبرد و با آنها محرم است. برای حل مسائل ارثی در آینده، والدین گیرنده میتوانند از طریق وصیت، بخشی از اموال خود (تا یک سوم) را به فرزندشان منتقل کنند یا در زمان حیات، اموالی را به نام او نمایند. توصیه میشود در این زمینه حتماً با دفتر مرجع تقلید خود و یک مشاور حقوقی مشورت کنید.
هزینه اهدای جنین چقدر است؟
یکی از سوالات پرتکرار زوجین این است که هزینه اهدای جنین چقدر است؟ هزینه این فرآیند به عوامل متعددی بستگی دارد و میتواند در مراکز مختلف، متفاوت باشد. این هزینهها به طور کلی به چند بخش اصلی تقسیم میشوند:
- هزینه تشکیل پرونده و مشاورهها: شامل ویزیتهای اولیه، مشاورههای ژنتیک، روانشناسی و حقوقی.
- هزینه دریافت جنین از بانک جنین: این مبلغ به مرکز درمانی برای پوشش هزینههای مربوط به فرآیند IVF زوج اهداکننده، فریز و نگهداری جنین پرداخت میشود. این بخش عمدهترین قسمت هزینهها را تشکیل میدهد.
- هزینههای مربوط به آمادهسازی رحم و انتقال: شامل هزینه سونوگرافیها، داروها (استروژن و پروژسترون) و خود فرآیند انتقال جنین.
- هزینههای آزمایشگاهی: شامل آزمایشهای لازم برای زوجین گیرنده و تست بارداری.
به طور کلی، هزینه اهدای جنین در مقایسه با یک سیکل کامل IVF (که شامل مراحل تحریک تخمدان، پانکچر و لقاح است) معمولاً کمتر است، زیرا پرهزینهترین بخشهای IVF قبلاً توسط زوج اهداکننده انجام شده است. برای اطلاع دقیق از هزینهها، باید مستقیماً با مراکز درمان ناباروری معتبر تماس گرفته و تعرفههای بهروز آنها را جویا شوید.
سوالات متداول (FAQ) در مورد اهدای جنین
1. آیا کودک از نظر ژنتیکی به ما شبیه خواهد بود؟
خیر، در فرآیند اهدای جنین، کودک هیچ ارتباط ژنتیکی با شما نخواهد داشت و ویژگیهای ظاهری خود را از زوج اهداکننده به ارث میبرد. با این حال، تحقیقات اپیژنتیک نشان میدهد که محیط رحم مادر گیرنده، تغذیه و سبک زندگی او در دوران بارداری میتواند بر نحوه بیان ژنهای کودک تأثیر بگذارد.
2. آیا هویت اهداکنندگان جنین فاش میشود؟
خیر. طبق قانون ایران و پروتکلهای مراکز درمانی، فرآیند اهدا به صورت کاملاً ناشناس و محرمانه انجام میشود. هیچیک از طرفین (اهداکننده و گیرنده) به اطلاعات هویتی یکدیگر دسترسی نخواهند داشت. این کار برای جلوگیری از مشکلات حقوقی و عاطفی در آینده انجام میشود.
3. شانس موفقیت در اولین انتقال جنین اهدایی چقدر است؟
شانس موفقیت به عوامل متعددی بستگی دارد، اما مهمترین آنها کیفیت جنین اهدا شده و سلامت رحم گیرنده است. از آنجایی که جنینهای اهدایی معمولاً از زوجهای جوان و بارور و با کیفیت بالا انتخاب میشوند، شانس موفقیت در این روش عموماً بالا و در برخی مراکز بیش از 50 درصد در هر انتقال گزارش میشود.
4. آیا میتوانیم جنسیت جنین اهدایی را انتخاب کنیم؟
در برخی موارد، اگر در بانک جنین مرکز، جنینهایی با جنسیت مشخص (که قبلاً با روش PGD تعیین جنسیت شدهاند) موجود باشد، ممکن است این امکان برای زوجین فراهم شود. با این حال، این موضوع یک قاعده کلی نیست و بستگی به موجودی جنینها و قوانین داخلی مرکز درمانی دارد.
جمعبندی
تصمیم برای استفاده از اهدای جنین یک سفر عمیق شخصی و عاطفی است که نیازمند تامل، آگاهی و پذیرش است. این روش، فراتر از یک تکنیک پزشکی، یک عمل انسانی بزرگ است که از یک سو توسط زوجی فداکار که جنین خود را اهدا میکنند و از سوی دیگر توسط زوجی که با عشق فرزندی بیهمتا از نظر ژنتیکی را میپذیرند، شکل میگیرد. در این مسیر، شما تنها نیستید؛ تیمهای پزشکی، روانشناسی و حقوقی در کنار شما هستند تا این فرآیند را به امنترین و بهترین شکل ممکن طی کنید.
اهدای جنین به زوجهای نابارور این فرصت بینظیر را میدهد که حس زیبای بارداری، تولد و پرورش فرزند را تجربه کنند. هرچند کودک از نظر ژنتیکی متعلق به شما نخواهد بود، اما پیوندی که از طریق 9 ماه بارداری، شنیدن صدای قلب، حرکات او در رحم و در آغوش کشیدنش پس از تولد ایجاد میشود، آنچنان عمیق و قدرتمند است که هرگونه مرز ژنتیکی را بیمعنا میسازد. این کودک، حاصل عشق، امید و انتخاب آگاهانه شما برای والد شدن خواهد بود.

 عرفان زارع
عرفان زارع








 پشتیبانی عمومی
پشتیبانی عمومی