درمان آزواسپرمی (اسپرم صفر) | علتها، امید به درمان و روشهای جدید
آزواسپرمی یکی از چالشبرانگیزترین مشکلات در درمان ناباروری مردان است و با توجه به گستردگی دلایل، پیچیدگیهای تشخیصی و درمانی، شناخت آن اهمیت بسیاری دارد. آزواسپرمی به معنای نبود اسپرم در مایع منی است که حدود 1 تا 3 درصد مردان و 10 تا 15 درصد کل موارد ناباروری مردان را شامل میشود.
آزواسپرمی چیست؟
- آزواسپرمی به وضعیتی اطلاق میشود که در آن هیچ اسپرمی در مایع منی مرد دیده نمیشود. این حالت با ناباروری شدید همراه است، اما همواره به معنای نداشتن امید برای فرزندآوری نیست؛ چرا که با پیشرفت دانش پزشکی، درمان آزواسپرمی در بسیاری موارد ممکن شده است.
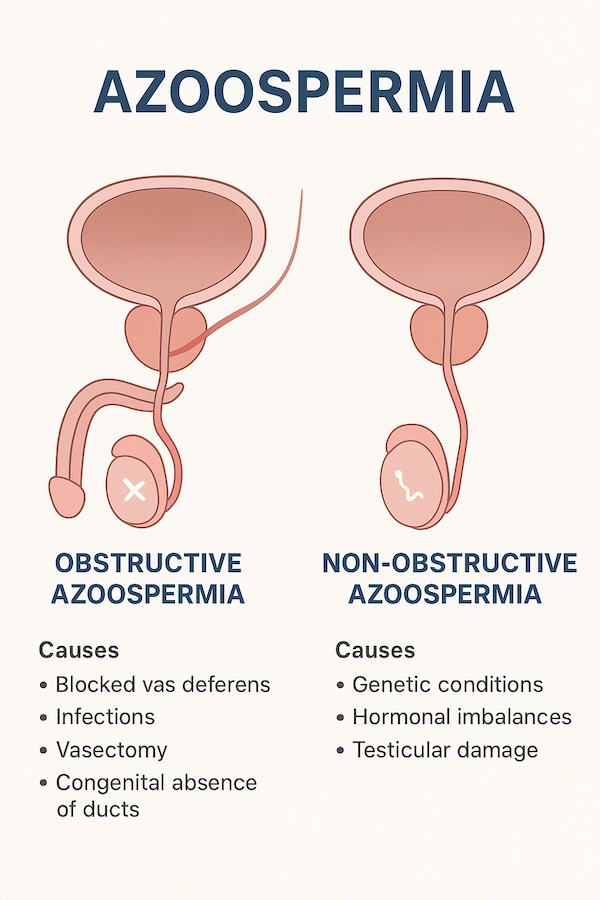
انواع آزواسپرمی
- زواسپرمی انسدادی : در این نوع، تولید اسپرم وجود دارد اما مسیر خروجی اسپرم (مانند لولههای اسپرمبر، اپیدیدیم یا مجرای انزال) به علت انسداد فیزیکی مسدود شده است. این نوع معمولاً با جراحی قابل درمان است و از انواع شایع علل ناباروری مردان محسوب میشود.
- آزواسپرمی غیرانسدادی: در این نوع، مشکل اصلی در تولید اسپرم در بیضههاست و معمولاً به علت نقص ژنتیکی، اختلالات هورمونی یا آسیبهای بیضوی ایجاد میشود. درمان ناباروری در این نوع دشوارتر اما هنوز قابل بررسی و اجراست.
دلایل آزواسپرمی
درک صحیح از علل آزواسپرمی برای انتخاب بهترین راهکار درمان ناباروری بسیار حیاتی است:
- اختلالات ژنتیکی: مانند سندرم کلاینفلتر یا موتاسیونهای ژنتیکی خاص
- عوامل هورمونی: اختلال در هورمونهای FSH، LH و تستوسترون
- بیماریهای عفونی: اوریون، عفونتهای مزمن بیضه یا اپیدیدیم
- انسداد مادرزادی یا اکتسابی: آسیبها، جراحیهای قبلی، وازکتومی یا تومورها
- عوامل محیطی و شغلی: تماس با سموم، حرارت بالا و استرس شدید
- مصرف داروها یا شیمیدرمانی
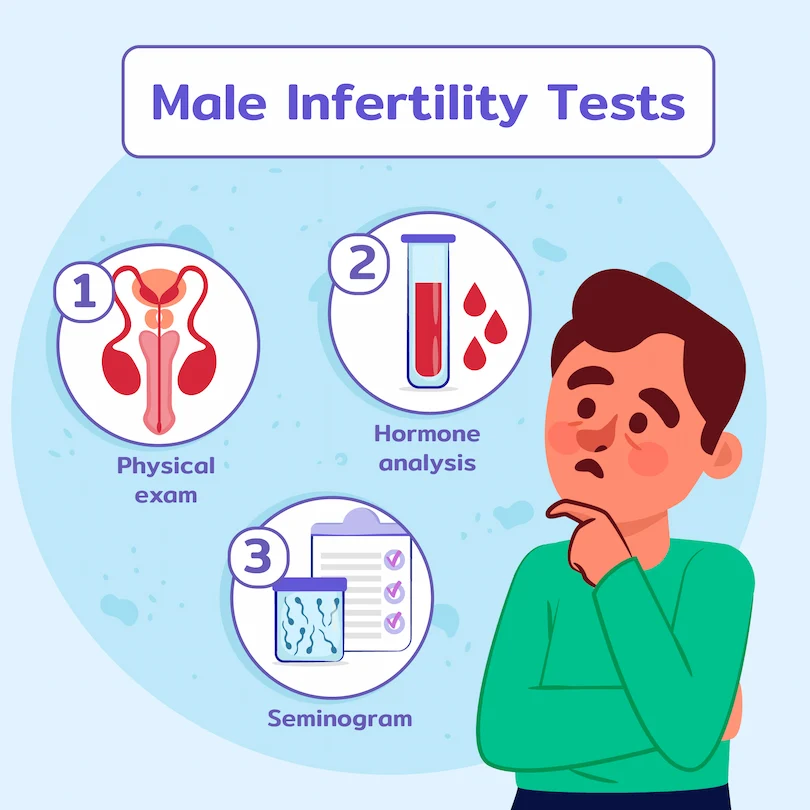
تشخیص آزواسپرمی
تشخیص دقیق آزواسپرمی اولین گام در فرآیند درمان ناباروری است. این روند شامل مراحل تخصصی زیر است:
آزمایش مایع منی (Semen Analysis)
حداقل دو بار آنالیز مایع منی در آزمایشگاه جهت تأیید نبود اسپرم، در فاصله زمانی مناسب، ضروری است.
معاینه فیزیکی و شرح حال پزشکی
پزشک با معاینه دقیق بیضهها، بررسی اپیدیدیم، مجاری، سابقه بیماریها و جراحیها به تشخیص خود را ارایه می دهد.
تستهای هورمونی
هر گونه تغییرات در هورمون های FSH، LH، تستوسترون و پرولاکتین میتواند نشاندهنده نقص عملکرد بیضه یا اختلالات غدد درونریز باشد.
تغییرات هورمونی به نوع آزواسپرمی بستگی دارد:
در آزواسپرمی انسدادی، تولید اسپرم در بیضهها نرمال است اما به دلیل انسداد در مجاری منی، اسپرمها نمیتوانند از بیضه خارج شوند. در این حالت، سطح هورمونهای FSH، LH، و تستوسترون معمولاً طبیعی است.
در آزواسپرمی غیرانسدادی، نقص در تولید اسپرم در خود بیضهها رخ میدهد. در این حالت، تغییرات هورمونی زیر مشاهده میشود:
- هورمون محرک فولیکول FSH: سطح این هورمون بسیار بالا است. مغز تلاش میکند با افزایش ترشح FSH، بیضهها را به تولید اسپرم بیشتر وادار کند، اما بیضهها به این سیگنالها پاسخ نمیدهند.
- هورمون جسم زرد LH: سطح این هورمون نیز بالا است. LH تولید تستوسترون را تحریک میکند و در آزواسپرمی غیرانسدادی معمولاً برای جبران نقص عملکرد بیضه افزایش مییابد.
- تستوسترون: سطح این هورمون ممکن است پایین، طبیعی یا حتی کمی بالا باشد. تولید تستوسترون ممکن است در کنار تولید اسپرم دچار مشکل شود.
- پرولاکتین به طور مستقیم در تولید اسپرم نقش ندارد، اما افزایش سطح آن) هایپرپرولاکتینمی) میتواند تولید هورمونهای FSH و LH را سرکوب کرده و در نتیجه باعث کاهش تولید تستوسترون و اسپرم شود. افزایش پرولاکتین میتواند یکی از دلایل آزواسپرمی غیرانسدادی باشد.
سونوگرافی بیضه
سونوگرافی بیضه یک روش غیرتهاجمی، سریع و ایمن است که از امواج صوتی برای ایجاد تصاویر دقیق از بیضهها و بافتهای اطراف آن استفاده میکند. این روش معمولاً اولین ابزار تشخیصی برای ارزیابی مشکلات بیضه است. کاربردهای اصلی سونوگرافی بیضه عبارتند از:
- تشخیص تودهها و کیستها: برای تشخیص تودههای خوشخیم و بدخیم (سرطان بیضه).
- بررسی درد و تورم: برای یافتن علت درد ناگهانی یا تورم در ناحیه بیضه، مانند عفونتها (اپیدیدیمیت) یا پیچخوردگی بیضه.
- ارزیابی آسیبهای ناشی از ضربه: برای بررسی آسیبهای بیضه پس از ضربه یا تروما.
- بررسی مشکلات ناباروری: برای شناسایی علل ساختاری ناباروری مانند واریکوسل
سونوگرافی داپلر عروقی
سونوگرافی داپلر نوعی سونوگرافی است که علاوه بر نمایش ساختارها، جریان خون در عروق را نیز ارزیابی میکند. این روش با استفاده از امواج صوتی و رنگ، سرعت و جهت جریان خون را نشان میدهد. کاربردهای اصلی داپلر عروقی در بررسی بیضه عبارتند از:
- تشخیص واریکوسل: برای تشخیص واریکوسل، که یکی از شایعترین دلایل ناباروری مردانه است. داپلر میتواند جریان خون غیرطبیعی و برگشتی در رگهای بیضه را به وضوح نشان دهد.
- پیچخوردگی بیضه: تورشن یا پیچ خوردگی بیضه یک وضعیت اورژانسی است که در آن جریان خون به بیضه قطع میشود. داپلر میتواند عدم وجود جریان خون را تأیید کند و به تشخیص سریع و درمان فوری کمک کند.
- ارزیابی تودهها: برای بررسی میزان خونرسانی به یک توده، که میتواند به افتراق تومورهای خوشخیم و بدخیم کمک کند.
استفاده از MRI در تشخیص آزواسپرمی
MRI از میدانهای مغناطیسی قوی و امواج رادیویی برای تولید تصاویر بسیار دقیق از بافتهای نرم بدن استفاده میکند. برخلاف سونوگرافی، MRI بیشتر برای بررسی جزئیات پیچیدهتر و ساختارهای عمیقتر استفاده میشود و معمولاً در موارد خاص تجویز میگردد. کاربردهای اصلی MRI در بررسی سیستم تولید مثل مردانه شامل موارد زیر است:
- بررسی مجاری منی (آنالیز مجرای دفران): در موارد آزواسپرمی انسدادی، MRI میتواند انسدادهای احتمالی در مجاری منی را تشخیص دهد که با سونوگرافی قابل مشاهده نیستند.
- بررسی تومورها و ناهنجاریهای پیچیده: برای ارزیابی دقیقتر تومورهایی که با سونوگرافی به خوبی مشخص نشدهاند یا برای بررسی ناهنجاریهای مادرزادی.
- تصویربرداری از غدد پروستات و وزیکولهای سمینال: برای تشخیص مشکلات مربوط به این غدد که میتوانند بر تولید و انتقال اسپرم تأثیر بگذارند.
آزمایش ژنتیک
در موارد مشکوک به مشکلات ژنتیکی، کاریوتایپ، بررسی میکروحذف های کروموزوم Y یا جهشهای CFTR (در بیماران مبتلا به فیبروزکیستیک) انجام میشود.
بیوپسی بیضه
برای افتراق قطعی بین آزواسپرمی انسدادی و غیرانسدادی و ارزیابی قابلیت استخراج اسپرم.
درمان آزواسپرمی انسدادی
جراحی بازسازی مجاری اسپرمبر
در صورت وجود انسداد در اپیدیدیم، وازدفران یا نواحی دیگر، جراحی میتواند راهگشا باشد و در بسیاری موارد منجر به بازگشت اسپرم به مایع منی میشود.
استخراج اسپرم به روشهای تخصصی
در مواردی که جراحی امکانپذیر نیست، برداشت اسپرم به وسیله تکنیکهای میکروسکوپی انجام می شود. این تکنیک ها شامل موارد زیر است:
- روش MESA (Micro Epididymal Sperm Aspiration)
- روش PESA (Percutaneous Epididymal Sperm Aspiration)
- روش TESA/TESE (Testicular Sperm Aspiration/Extraction)
درمان آزواسپرمی غیرانسدادی
دارودرمانی و هورموندرمانی
در اختلالات هورمونی یا کمبودهای تغذیهای، مصرف داروهایی همچون گنادوتروپینها، کلومیفن سیترات یا آنتیاستروژنها میتواند موجب تحریک تولید اسپرم شود. این درمانها بسته به وضعیت هر بیمار باید زیر نظر متخصص صورت گیرد.
استخراج اسپرم و استفاده از روشهای کمک باروری
در بسیاری موارد، تنها راه درمان ناباروری در آزواسپرمی غیرانسدادی، استخراج اسپرم مستقیم از بافت بیضه با تکنیکهای میکروتسه و استفاده از آن در روش ICSI است.
درمان علت زمینهای
رفع عفونت، توقف مصرف داروهای مضر، درمان بیماریهای همراه، تغذیه سالم، کاهش استرس و تغییر سبک زندگی، همگی میتوانند بر بهبود نسبی شرایط تأثیرگذار باشند.
درمان حمایتی و سبک زندگی
- اجتناب از مصرف الکل، سیگار، مواد مخدر و استروئیدهای آنابولیک
- تغذیه سالم و مصرف آنتیاکسیدانها و مکملهای ویتامینی با تأیید پزشک
- کنترل استرس و پرهیز از گرمای شدید و محیطهای آلوده
- ورزش منظم و سبک زندگی فعال
نقش آزمایشات ژنتیک و مشاوره تخصصی
در آزواسپرمی غیرانسدادی، انجام آزمایشهای ژنتیکی توصیه میشود. همچنین مشاوره ژنتیک به زوجین کمک میکند تا در مورد خطر انتقال بیماری ژنتیکی به فرزند، اطلاعات لازم را کسب کنند و تصمیمگیری آگاهانه داشته باشند.
روشهای کمک باروری در آزواسپرمی
در اکثر مواردی که استخراج اسپرم موفقیتآمیز باشد، استفاده از روشهای کمک باروری پیشرفته ضروری است:
لقاح آزمایشگاهی (IVF)
در صورت وجود اسپرم، تخمک همسر در آزمایشگاه با اسپرم لقاح یافته و سپس جنین به رحم منتقل میشود.
تزریق اسپرم داخل تخمک (ICSI)
یکی از رایجترین و موفقترین روشهای درمان ناباروری در بیماران آزواسپرمی است که حتی با یک عدد اسپرم نیز امکان لقاح وجود دارد.
استفاده از اسپرم اهدایی
در موارد نادر که هیچ اسپرم سالمی در بیضه یافت نمیشود، تنها گزینه موجود برای تجربه والد شدن، استفاده از اسپرم اهدایی با مشاوره و رضایت کامل زوجین است.
جدیدترین پیشرفت ها در درمان آزواسپرمی
تحقیقات جهانی در سال 2024 نشان میدهد فناوریهای نوینی از جمله استفاده از سلولهای بنیادی، پیوند بافت بیضه، و اصلاح ژنتیکی در مراحل تحقیقاتی قرار دارند و در آینده نزدیک، افقهای جدیدی برای درمان ناباروری مردان مبتلا به آزواسپرمی گشوده خواهد شد.
عوامل موفقیت در درمان آزواسپرمی
- تشخیص دقیق نوع آزواسپرمی و علت زمینهای
- انتخاب مرکز درمانی تخصصی و دارای امکانات پیشرفته آزمایشگاهی
- پیروی از دستورات پزشک و مصرف منظم داروها
- همراهی و حمایت خانواده
توصیههای کلیدی برای بیماران و خانوادهها
- به هیچ عنوان خوددرمانی نکنید و برای تشخیص و درمان ناباروری تنها به پزشک متخصص مراجعه کنید.
- از منابع معتبر علمی و پزشکی برای کسب اطلاعات بهره بگیرید و به تبلیغات غیرواقعی و غیرعلمی اعتماد نکنید.
- با صبوری، امید و استمرار روند درمان را پیگیری کنید.
- در صورت نیاز به مشاوره، مراکز تخصصی درمان ناباروری یا مشاوران ژنتیک مراجعه نمایید.
پاسخ به سوالات متداول در مورد آزواسپرمی
1. آیا همه مبتلایان به آزواسپرمی قطعاً نابارور خواهند بود؟
خیر. بسته به نوع و علت، بسیاری از بیماران میتوانند با کمک روشهای پیشرفته درمان ناباروری فرزنددار شوند.
2. چه مدت بعد از درمان، امکان باروری مجدد وجود دارد؟
مدت زمان لازم برای موفقیت درمان آزواسپرمی بسته به نوع درمان، وضعیت سلامت و فاکتورهای فردی متفاوت است، اما معمولاً طی شش ماه تا یک سال ارزیابی میشود.
3. آیا تغذیه و سبک زندگی میتواند نقش کلیدی داشته باشد؟
بله. اصلاح تغذیه، کنترل استرس، ترک مصرف دخانیات و الکل و ورزش منظم به طور قابل توجهی شانس موفقیت درمان را افزایش میدهد.
4. آیا استفاده از سلولهای بنیادی یا درمانهای نوین عملی است؟
در حال حاضر این درمانها در ایران و بسیاری از کشورهای دنیا هنوز در مرحله تحقیقاتی هستند و توصیه میشود فقط تحت نظر تیمهای معتبر علمی انجام شوند.
جمعبندی نهایی
امروزه با وجود روشهای جراحی، دارودرمانی و فناوریهای کمک باروری، حتی بیماران مبتلا به شدیدترین انواع آزواسپرمی نیز شانس تجربه والد شدن را دارند. مراجعه به مراکز معتبر، تشخیص دقیق و انتخاب روش درمانی مناسب، مسیر دشوار ناباروری را به امید، پویایی و تحقق آرزوی فرزندآوری بدل میسازد.

 حسین واثقی
حسین واثقی






 پشتیبانی عمومی
پشتیبانی عمومی