درمان ناباروری با IUI | هزینه، مراحل و شانس موفقیت در سال ۱۴۰۴

خلاصه مقاله را به صورت صوتی گوش کنید
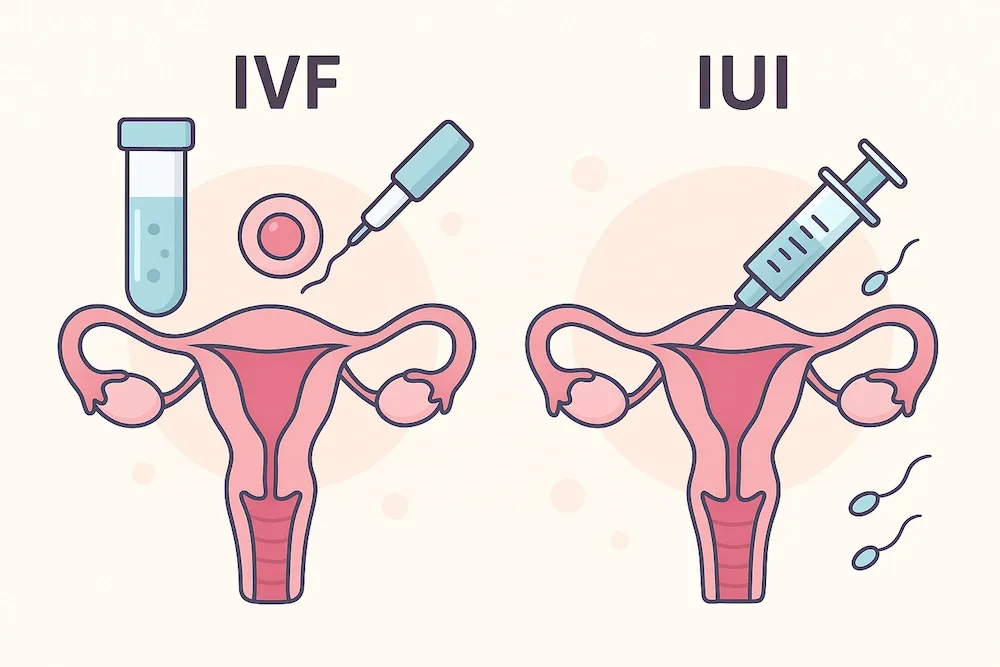
درمان IUI یا تلقیح داخل رحمی (Intrauterine Insemination)، یکی از اولین، سادهترین و کمهزینهترین قدمها در این مسیر است که برای بسیاری از زوجین است. این روش هوشمندانه، با کوتاه کردن مسیر اسپرم و قرار دادن آن در بهترین زمان و مکان ممکن، شانس باروری را به طور قابل توجهی افزایش میدهد.
این مقاله به طور کامل به این سوال پاسخ میدهد که آی یو آی چیست و شما را با تمام زوایای آن آشنا میکند. از مراحل انجام IUI و فرآیند شستشوی اسپرم گرفته تا هزینه IUI در سال 1404، درصد موفقیت IUI و مراقبت های بعد از iui؛ تمام اطلاعاتی که برای یک تصمیمگیری آگاهانه نیاز دارید، در اینجا گردآوری شده است.
IUI (تلقیح داخل رحمی) چیست؟
درمان IUI یک روش کمک باروری است که در آن اسپرمهای شستشو داده شده و آماده، به طور مستقیم به داخل حفره رحم زن تزریق میشوند. هدف اصلی از این کار، افزایش تعداد اسپرمهای باکیفیت و متحرکی است که به لولههای فالوپ (محل لقاح) میرسند. به بیان ساده، IUI مسیر را برای اسپرمها کوتاهتر و هموارتر میکند و با زمانبندی دقیق، شانس ملاقات اسپرم و تخمک را در “پنجره باروری” به حداکثر میرساند.
این روش نسبت به لقاح آزمایشگاهی (IVF) بسیار کمتهاجمیتر است. در IUI لقاح به صورت طبیعی و در داخل بدن زن (در لولههای فالوپ) اتفاق میافتد، در حالی که در IVF، تخمک و اسپرم در محیط آزمایشگاه با یکدیگر لقاح داده شده و سپس جنین حاصل به رحم منتقل میشود. به همین دلیل، درمان با IUI اغلب به عنوان خط اول درمان برای برخی از انواع ناباروری در نظر گرفته میشود.
درمان IUI برای چه کسانی مناسب است؟
این روش درمانی برای همه زوجها مناسب نیست و کارایی آن به علت اصلی ناباروری بستگی دارد. درمان IUI معمولاً زمانی بیشترین اثربخشی را دارد که حداقل یکی از لولههای رحمی زن باز و سالم باشد و مرد نیز تعداد کافی اسپرم سالم داشته باشد.
این روش درمانی گزینهی ایدهآلی برای موارد زیر است:
- ناباروری با فاکتور مردانه خفیف: زمانی که مرد با مشکلاتی نظیر تعداد کم اسپرم (Oligospermia)، تحرک پایین اسپرم (Asthenospermia) یا درصد بالای اسپرمهای با شکل غیرطبیعی (Teratospermia) مواجه است. فرآیند شستشوی اسپرم در IUI به جداسازی اسپرمهای سالم و متحرک کمک میکند.
- مشکلات دهانه رحم (سرویکس): اگر موکوس دهانه رحم بیش از حد غلیظ باشد یا حاوی آنتیبادیهایی باشد که اسپرم را از بین میبرند، IUI با عبور مستقیم از این سد، مشکل را حل میکند.
- ناباروری با علت نامشخص: در حدود 10 تا 15 درصد موارد، دلیل مشخصی برای ناباروری پیدا نمیشود. در این زوجها، درمان با IUI همراه با تحریک تخمکگذاری میتواند درصد موفقیت IUI را افزایش دهد.
- اختلالات تخمکگذاری: زنانی که تخمکگذاری نامنظم یا عدم تخمکگذاری دارند، میتوانند با مصرف داروهای باروری، یک یا چند تخمک بالغ تولید کنند و سپس با زمانبندی دقیق، IUI انجام دهند.
- آندومتریوز خفیف: در مراحل اولیه آندومتریوز، IUI میتواند یک گزینه درمانی مؤثر باشد.
- مشکلات انزال: در مواردی که مرد به دلیل مشکلات فیزیکی یا روانی قادر به انزال داخل واژن نیست (مانند انزال رتروگراد یا واژینیسموس در زن)، میتوان نمونه اسپرم را دریافت و از طریق IUI به رحم منتقل کرد.
مراحل انجام IUI قدم به قدم
فرآیند درمان IUI معمولاً در طول یک سیکل قاعدگی (حدود یک ماه) انجام میشود و شامل چندین مرحله کلیدی است که با هماهنگی دقیق بین تیم پزشکی و زوجین پیش میرود.
مشاوره و آمادهسازی اولیه
در ابتدا، پزشک سوابق پزشکی شما را بررسی کرده و آزمایشهای لازم را برای اطمینان از مناسب بودن این روش تجویز میکند. این آزمایشها ممکن است شامل ارزیابی هورمونی، عکس رنگی رحم (HSG) برای بررسی باز بودن لولههای فالوپ و آنالیز اسپرم (اسپرموگرام) باشد.
تحریک تخمکگذاری (اختیاری اما رایج)
گرچه IUI را میتوان در سیکل طبیعی و بدون دارو نیز انجام داد، اما اغلب برای افزایش شانس موفقیت، از داروهای تحریک تخمکگذاری استفاده میشود. این داروها به رشد یک یا چند فولیکول بالغ کمک میکنند.
- داروهای خوراکی: قرصهایی مانند کلومیفن سیترات یا لتروزول معمولاً از روز سوم تا هفتم سیکل قاعدگی مصرف میشوند.
- داروهای تزریقی: در برخی موارد، از آمپولهای گنادوتروپین (مانند HMG یا FSH) برای تحریک قویتر تخمدانها استفاده میشود.
در طول این دوره، رشد فولیکولها با انجام سونوگرافیهای واژینال به دقت تحت نظر قرار میگیرد.
تزریق آمپول آزادسازی تخمک (HCG)
وقتی سونوگرافی نشان میدهد که یک یا چند فولیکول به اندازه مناسب (معمولاً 18-20 میلیمتر) رسیدهاند، آمپول HCG تزریق میشود. این آمپول زمان دقیق تخمکگذاری را مشخص میکند. تخمکگذاری معمولاً 36 تا 40 ساعت پس از تزریق این آمپول رخ میدهد و زمان انجام IUI بر همین اساس برنامهریزی میشود.
آمادهسازی نمونه اسپرم (شستشوی اسپرم)
در روز تعیین شده برای IUI، مرد نمونه اسپرم خود را (معمولاً از طریق خودارضایی) در یک ظرف استریل در آزمایشگاه مرکز ناباروری ارائه میدهد. سپس فرآیند مهم شستشوی اسپرم آغاز میشود. در این فرآیند، با استفاده از تکنیکهای سانتریفیوژ و محیطهای کشت مخصوص:
- اسپرمها از مایع منی (سمینال پلاسما) جدا میشوند. این مایع حاوی پروستاگلاندینها است که در صورت تزریق مستقیم به رحم، میتوانند باعث گرفتگی و درد شدید شوند.
- اسپرمهای مرده، بیحرکت و غیرطبیعی حذف میشوند.
- بهترین، سالمترین و متحرکترین اسپرمها در حجم کوچکی از مایع کشت متمرکز میشوند.
این فرآیند حدود 30 تا 60 دقیقه طول میکشد و یک نمونه اسپرم بسیار باکیفیت و آماده برای تلقیح فراهم میکند.
انجام تلقیح داخل رحمی (IUI)
این مرحله نهایی بسیار ساده، سریع و تقریباً بدون درد است و شباهت زیادی به تست پاپ اسمیر دارد. شما روی تخت معاینه دراز میکشید. پزشک یک اسپکولوم را برای باز نگه داشتن دیوارههای واژن قرار میدهد. سپس یک کاتتر بسیار نازک و انعطافپذیر که حاوی نمونه اسپرم آماده شده است را از طریق دهانه رحم وارد حفره رحم میکند و اسپرمها را به آرامی تزریق میکند. کل این فرآیند کمتر از 5 دقیقه طول میکشد. پس از آن، معمولاً از شما خواسته میشود حدود 10 تا 15 دقیقه در همان حالت دراز بکشید.
هزینه IUI در سال 1404
هزینه IUI یکی از مزیتهای اصلی این روش نسبت به IVF است. این هزینه به طور قابل توجهی پایینتر است و برای بسیاری از زوجها مقرونبهصرفهتر محسوب میشود. هزینه کل به چند عامل بستگی دارد:
- نوع مرکز درمانی: هزینهها در مراکز دولتی معمولاً کمتر از مراکز خصوصی است.
- داروهای مصرفی: اگر از داروهای تحریک تخمکگذاری (به خصوص آمپولهای تزریقی) استفاده شود، هزینه داروها به هزینه کلی اضافه میشود.
- تعداد سونوگرافیها: بسته به پاسخ بدن شما به داروها، ممکن است به چند نوبت سونوگرافی برای پایش فولیکولها نیاز باشد.
- هزینههای آزمایشگاهی: شامل هزینه آنالیز و شستشوی اسپرم.
به طور کلی، در سال 1404، هزینه IUI برای هر سیکل درمانی (بدون احتساب هزینه داروها) میتواند بین 2 تا 5 میلیون تومان در مراکز دولتی و بین 4 تا 8 میلیون تومان یا بیشتر در مراکز خصوصی متغیر باشد. توصیه میشود برای اطلاع از هزینههای دقیق، با مرکز درمانی مورد نظر خود تماس بگیرید.
درصد موفقیت IUI و عوامل موثر بر آن
درصد موفقیت IUI برای هر سیکل درمانی بین 10 تا 20 درصد متغیر است. شاید این عدد در نگاه اول پایین به نظر برسد، اما باید توجه داشت که شانس بارداری در یک زوج کاملاً سالم نیز در هر ماه حدود 20 تا 25 درصد است. موفقیت درمان IUI به عوامل متعددی بستگی دارد:
- سن زن: این مهمترین فاکتور است. شانس موفقیت در زنان زیر 35 سال به مراتب بیشتر است و با افزایش سن، به دلیل کاهش کیفیت و کمیت تخمکها، کاهش مییابد.
- علت ناباروری: IUI در موارد ناباروری با علت نامشخص یا مشکلات خفیف مردانه، موفقیت بیشتری دارد.
- کیفیت اسپرم: تعداد کل اسپرمهای متحرک (Total Motile Sperm Count) در نمونه شستشو داده شده، یک شاخص کلیدی است. هرچه این عدد بالاتر باشد، شانس موفقیت بیشتر است.
- استفاده از داروهای باروری: استفاده از داروها برای تحریک تخمکگذاری، با افزایش تعداد تخمکهای در دسترس، شانس لقاح را بالا میبرد.
- تعداد سیکلهای درمانی: شانس موفقیت با تکرار سیکلها افزایش مییابد. بسیاری از پزشکان توصیه میکنند زوجین قبل از رفتن به سراغ روشهای پیشرفتهتر مانند IVF، حداقل 3 تا 4 سیکل درمان با IUI را امتحان کنند.
مراقبت های بعد از IUI و علائم موفقیت
پس از انجام IUI، نیازی به استراحت مطلق نیست و میتوانید به فعالیتهای روزمره خود بازگردید. با این حال، رعایت برخی نکات میتواند به افزایش شانس لانهگزینی کمک کند.
مراقبت های بعد از iui شامل موارد زیر است:
- پرهیز از فعالیت سنگین: برای 24 تا 48 ساعت اول از ورزشهای شدید، بلند کردن اجسام سنگین و فعالیتهای بدنی طاقتفرسا خودداری کنید.
- تغذیه سالم: یک رژیم غذایی متعادل و غنی از پروتئین، میوه و سبزیجات داشته باشید.
- مصرف مکملها: مصرف اسید فولیک و هر داروی دیگری که پزشک تجویز کرده (مانند شیاف یا قرص پروژسترون برای حمایت از فاز لوتئال) را ادامه دهید.
- مدیریت استرس: استرس میتواند بر هورمونها و فرآیند لانهگزینی تأثیر منفی بگذارد. تکنیکهای آرامسازی مانند مدیتیشن، یوگا یا پیادهروی سبک را امتحان کنید.
- پرهیز از حمام داغ و سونا: افزایش دمای بدن ممکن است برای لانهگزینی جنین مضر باشد.
در مورد علائم موفقیت IUI، باید گفت که هیچ علامت قطعی و زودهنگامی وجود ندارد. علائمی مانند لکهبینی خفیف، گرفتگی عضلات شکم، حساسیت سینهها یا خستگی ممکن است هم به دلیل بارداری و هم به دلیل داروهای هورمونی مصرفی باشند. تنها راه مطمئن برای تشخیص بارداری، انجام آزمایش خون (Beta-hCG) حدود 14 روز پس از IUI است.
سوالات متداول (FAQ)
1. تفاوت اصلی بین IUI و IVF چیست؟
اصلیترین تفاوت IUI با IVF در محل لقاح است. در IUI، اسپرم به رحم تزریق شده و لقاح به صورت طبیعی در لولههای فالوپ (داخل بدن) انجام میشود. در IVF، تخمک از بدن زن خارج شده، در آزمایشگاه با اسپرم لقاح داده میشود و جنین حاصله به رحم منتقل میگردد. IVF پیچیدهتر، پرهزینهتر اما با درصد موفقیت بالاتری در هر سیکل همراه است.
2. آیا فرآیند IUI دردناک است؟
خیر. اکثر زنان فرآیند IUI را بدون درد یا با ناراحتی بسیار خفیف، مشابه یک معاینه زنان معمولی، توصیف میکنند. استفاده از کاتتر بسیار نازک و انعطافپذیر باعث میشود که این فرآیند به سرعت و به راحتی انجام شود.
3. چند بار میتوانم IUI را تکرار کنم؟
بیشتر پزشکان توصیه میکنند که زوجین بین 3 تا 6 سیکل درمان با IUI را امتحان کنند. آمارها نشان میدهد که اکثر بارداریهای موفق با IUI در سه تا چهار سیکل اول رخ میدهند. اگر پس از این تعداد تلاش، بارداری حاصل نشد، معمولاً پزشک بررسی گزینههای پیشرفتهتری مانند IVF را پیشنهاد میدهد.
4. آیا بعد از IUI باید رابطه جنسی داشته باشم؟
بله، بسیاری از پزشکان داشتن رابطه جنسی در روز IUI یا روز بعد از آن را توصیه میکنند. این کار میتواند تعداد اسپرمها را در دستگاه تناسلی زن افزایش دهد و انقباضات رحمی ناشی از ارگاسم نیز ممکن است به حرکت اسپرمها به سمت لولههای فالوپ کمک کند.
5. چه زمانی پس از IUI میتوانم تست بارداری بدهم؟
باید حداقل 14 روز کامل پس از انجام IUI صبر کنید. تزریق آمپول HCG (آمپول آزادسازی) میتواند تا 10-12 روز در بدن باقی بماند و باعث نتیجه مثبت کاذب در تستهای بارداری خانگی (ادراری) شود. بنابراین، دقیقترین روش، انجام آزمایش خون Beta-hCG دو هفته پس از تلقیح است.
جمعبندی
درمان IUI نمایانگر یک رویکرد هوشمندانه و منطقی در مدیریت ناباروری است. این روش، با هزینهای به مراتب کمتر از IVF و با کمترین تهاجم فیزیکی، پلی میان ناباروریهای خفیف تا متوسط و رویای والد شدن ایجاد میکند. گرچه درصد موفقیت IUI در هر سیکل ممکن است به اندازه IVF بالا نباشد، اما اثر تجمعی آن در چندین سیکل متوالی، آن را به یک استراتژی درمانی بسیار ارزشمند تبدیل کرده است.

 عطا صفرنژاد
عطا صفرنژاد







 پشتیبانی عمومی
پشتیبانی عمومی