IVF با تخمک اهدایی در ایران | مراحل، هزینه، قوانین و درصد موفقیت
درمان ناباروری دغدغه میلیونها زوج ایرانی است و با رشد شهرنشینی، آلودگیهای محیطی، استرس، بالا رفتن سن ازدواج و تغییر سبک زندگی، شیوع اختلالات باروری رو به افزایش است. انتخاب روش مناسب درمان ناباروری اهمیت حیاتی دارد. یکی از پیشرفتهترین راهها برای بارداری، مخصوصاً در زنان با ذخیره تخمدانی پایین یا اختلالات جدی تخمک، استفاده از IVF با تخمک اهدایی است.
ناباروری چیست و چرا ایجاد میشود؟
ناباروری به ناتوانی در بارداری پس از یک سال رابطه زناشویی منظم و محافظتنشده اطلاق میشود. ناباروری میتواند منشأ زنانه (مانند اختلالات تخمکگذاری یا کاهش ذخیره تخمدانی)، مردانه (مانند کاهش تعداد یا کیفیت اسپرم)، یا ترکیبی باشد. در بسیاری موارد دلیل اصلی ناباروری ناشناخته باقی میماند.
دلایل ناباروری زنان و مردان
- اختلالات هورمونی
- اختلالات تخمکگذاری
- کاهش شدید ذخیره تخمدان
- انسداد لولههای رحمی
- بیماریهای ژنتیک
- نارسایی زودرس تخمدان
- کیفیت پایین یا عدم وجود اسپرم
- فاکتورهای محیطی و سبک زندگی
در این میان، کاهش ذخیره تخمدانی یا نقص تخمک در زنان، یکی از شایعترین علل رجوع به IVF با تخمک اهدایی است.
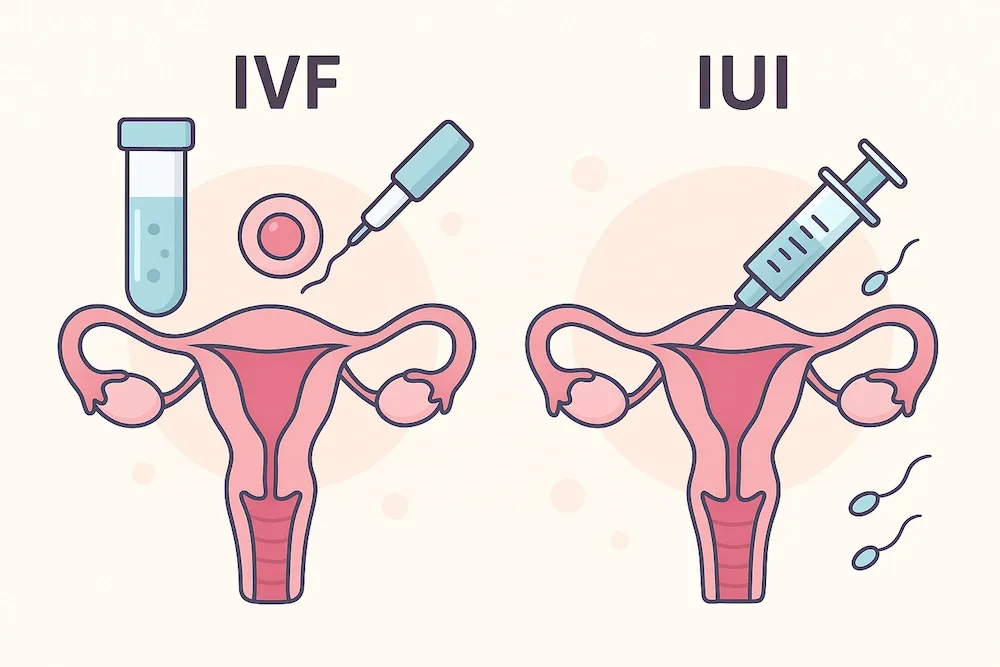
IVF با تخمک اهدایی چیست؟
روش IVF با تخمک اهدایی چگونه است؟
IVF با تخمک اهدایی یا لقاح آزمایشگاهی با تخمک فرد دیگر، یکی از پیشرفتهترین روشهای درمان ناباروری است که در آن تخمک از یک زن داوطلب سالم گرفته و پس از لقاح با اسپرم همسر، جنین به رحم زن گیرنده (زوج نابارور) منتقل میشود. این روش زمانی پیشنهاد میشود که تخمکهای خود فرد کیفیت مناسب نداشته یا به طور کامل تولید نشود.
چه زمانی از تخمک اهدایی استفاده میشود؟
-
یائسگی زودرس یا نارسایی تخمدان پیش از موعد
این وضعیت به معنای از کار افتادن تخمدانها قبل از سن 40 سالگی است. در این شرایط، تخمدانها دیگر تخمک تولید نمیکنند، بنابراین استفاده از تخمک اهدایی تنها راه ممکن برای بارداری است.
-
شکست مکرر IVF با تخمک خود فرد
زمانی که یک زن چندین بار تحت درمان IVF قرار گرفته اما به دلیل کیفیت پایین تخمکهایش موفق به بارداری نشده است، پزشک ممکن است استفاده از تخمک اهدایی را توصیه کند.
-
مشکلات ژنتیک غیر قابل انتقال
در صورتی که یک زن حامل یک بیماری ژنتیکی باشد که نمیتوان آن را از طریق روشهایی مانند PGD (تشخیص ژنتیکی پیش از لانه گزینی) پیشگیری کرد، استفاده از تخمک اهدایی میتواند از انتقال بیماری به جنین جلوگیری کند.
-
سن بالای مادر که کیفیت تخمک بهشدت افت پیدا کرده است
با افزایش سن، به خصوص پس از 40 سالگی، تعداد و کیفیت تخمکها به شدت کاهش مییابد. این موضوع باعث افزایش خطر ناهنجاریهای کروموزومی و کاهش شانس بارداری موفق میشود. در این حالت، استفاده از تخمکهای یک اهداکننده جوان و سالم میتواند شانس موفقیت IVF را به طور چشمگیری افزایش دهد.
بیماریهای ژنتیکی که از طریق تخمک مادر منتقل میشوند
یماریهای ژنتیکی که از طریق تخمک مادر به فرزندان منتقل میشوند، به چند دسته تقسیم میشوند. شناخت این الگوهای وراثتی برای زوجهایی که قصد بارداری دارند و سابقه خانوادگی این بیماریها را دارند، بسیار مهم است.
1. بیماریهای وابسته به کروموزوم X
این بیماریها به دلیل وجود ژنهای معیوب روی کروموزوم X منتقل میشوند. زنان دو کروموزوم X دارند، در حالی که مردان یک کروموزوم X و یک کروموزوم Y دارند. الگوی وراثت در این گروه به دو دسته تقسیم میشود:
- وابسته به X مغلوب (X-linked recessive) در این حالت، زنان معمولاً ناقل بیماری هستند و علائم شدید بیماری را نشان نمیدهند، زیرا کروموزوم X دوم آنها سالم است و عملکرد ژن معیوب را جبران میکند. اما احتمال 50 درصد وجود دارد که این ژن معیوب را به پسرانشان منتقل کنند. در پسران، چون تنها یک کروموزوم X دارند، ژن معیوب باعث بروز کامل بیماری میشود. مثالهایی از این بیماریها عبارتند از:
- هموفیلی: یک بیماری نادر خونریزی دهنده که در آن خون به درستی لخته نمیشود.
- کوررنگی کامل (Duchenne muscular dystrophy) یک بیماری پیشرونده که باعث ضعف و از بین رفتن عضلات میشود.
- وابسته به X غالب (X-linked dominant) این بیماریها در هر دو جنس زن و مرد میتوانند بروز کنند. در این حالت، وجود یک ژن معیوب روی یکی از کروموزومهای X برای بروز بیماری کافی است. یک مادر مبتلا به این بیماری، با احتمال 50 درصد ژن معیوب را به هر کدام از فرزندانش (دختر یا پسر) منتقل میکند. یک نمونه از این بیماری سندرم رت است.
2. بیماریهای ارثی میتوکندریایی
این بیماریها از طریق جهش در DNA میتوکندریها ایجاد میشوند. میتوکندریها "مراکز انرژی" سلول هستند و تنها از طریق تخمک مادر به جنین منتقل میشوند (اسپرمها میتوکندری خود را در زمان لقاح از دست میدهند). بنابراین، بیماریهای میتوکندریایی فقط از مادر به فرزندان منتقل میشوند و یک مرد مبتلا نمیتواند این بیماری را به فرزندانش انتقال دهد. نمونههایی از این بیماریها عبارتند از:
- نوروپاتی اپتیک ارثی لبر (LHON) یک بیماری که باعث از بین رفتن بینایی میشود.
- انواع خاصی از صرع و مشکلات عضلانی.
3. بیماریهای ژنتیکی اتوزومی
این بیماریها ناشی از ژنهای معیوب روی کروموزومهای غیرجنسی (اتوزوم) هستند و از هر دو والد (پدر و مادر) به ارث میرسند. اگر مادر حامل یک ژن معیوب برای یکی از این بیماریها باشد، میتواند آن را به فرزندش منتقل کند:
- اتوزومی مغلوب: برای بروز بیماری، فرد باید دو نسخه از ژن معیوب (یکی از مادر و یکی از پدر) را به ارث ببرد. اگر فقط یک نسخه را دریافت کند، ناقل بیماری خواهد بود اما علائم آن را نشان نمیدهد. مثالهایی از این بیماریها عبارتند از:
- تالاسمی (در نوع بتا): یک نوع اختلال خونی که در آن بدن هموگلوبین کافی نمیسازد.
- فیبروز کیستیک: یک بیماری مزمن که بر سیستمهای تنفسی و گوارشی تأثیر میگذارد.
- کمخونی داسیشکل: یک اختلال خونی ارثی که در آن گلبولهای قرمز شکل غیرطبیعی دارند.
در نهایت، در صورتی که مادر یا هر دو والد ناقل یا مبتلا به هر یک از این بیماریها باشند، با استفاده از روشهایی مانند PGD تشخیص ژنتیکی پیش از لانه گزینی در IVF یا استفاده از تخمک اهدایی میتوان از انتقال بیماری به جنین جلوگیری کرد. مشاوره ژنتیک پیش از بارداری برای زوجهایی که سابقه این بیماریها را در خانواده خود دارند، اکیداً توصیه میشود.
فرآیند کلی IVF با تخمک اهدایی
- انتخاب و غربالگری اهداکننده تخمک (مطابقت فاکتورهای ژنتیکی، فیزیکی، خون و سلامت روان)
- تحریک تخمدانی اهداکننده و برداشت تخمک. در این مرحله، اهداکننده داروهای هورمونی را برای تحریک تخمدانها و تولید چندین تخمک بالغ مصرف میکند. به مدت 10 تا 14 روز، اهداکننده داروهای تزریقی برای تحریک تخمدانها و تولید تعداد زیادی فولیکول دریافت میکند. پس از اینکه فولیکولها به اندازه کافی رشد کردند، تحت یک عمل سرپایی، تخمکها با استفاده از یک سوزن مخصوص و سونوگرافی واژینال از تخمدانها خارج میشوند. این عمل معمولاً تحت بیحسی یا بیهوشی سبک انجام میشود.
- لقاح تخمک با اسپرم در آزمایشگاه
- رشد جنین و انتقال به رحم مادر گیرنده (جنینهای حاصل از لقاح در محیط آزمایشگاهی به مدت 3 تا 6 روز رشد میکنند.)
- مراقبت از جنین: جنینشناسان رشد جنینها را به دقت تحت نظر دارند.
- انتخاب جنین: بهترین جنینها برای انتقال انتخاب میشوند. در صورت نیاز به بررسی ژنتیکی، بیوپسی از جنینها در این مرحله انجام میشود.
- آمادهسازی رحم: در همین زمان، مادر گیرنده داروهای هورمونی (مانند استروژن و پروژسترون) مصرف میکند تا پوشش داخلی رحم او برای لانه گزینی جنین آماده شود.
- انتقال: یک یا دو جنین با استفاده از یک کاتتر نازک به داخل رحم مادر گیرنده منتقل میشود. این یک عمل بدون درد است و نیازی به بیحسی ندارد.
- مراقبت و حمایت تا بارداری موفق که این مرحله پس از انتقال جنین آغاز میشود.
- داروهای هورمونی: مادر گیرنده برای حمایت از لانه گزینی و حفظ بارداری، به مصرف داروهای پروژسترون ادامه میدهد.
- آزمایش بارداری: حدود 10 تا 14 روز پس از انتقال جنین، یک آزمایش خون برای بررسی موفقیت بارداری انجام میشود.
- پیگیریهای بارداری: در صورت مثبت بودن آزمایش، پیگیریهای منظم بارداری شروع میشود تا از سلامت مادر و جنین اطمینان حاصل شود.
گامهای درمانی و جزئیات تخصصی IVF با تخمک اهدایی
گام اول: مشاوره، غربالگری و آمادهسازی زوجین
مشاوره تخصصی و غربالگری آزمایشگاهی برای هر دو طرف (گیرنده و اهداکننده) انجام میشود تا از ایمنی پزشکی و عدم انتقال بیماریهای ژنتیکی یا عفونی اطمینان حاصل شود.
گام دوم: انتخاب بهترین اهداکننده تخمک
اهداکنندگان معمولاً زنانی 20 تا 30 ساله، سالم و بدون مشکلات ژنتیک، دارای آزمایشهای خون و هورمونی طبیعی، و اغلب خودشان مادر هستند. در ایران، انتخاب اهداکننده تحت نظارت و قوانین سازمان نظام پزشکی انجام میشود.
گام سوم: تحریک تخمدان و برداشت تخمک
اهداکننده با داروهای هورمونی، تحت کنترل دقیق پزشک، تحریک تخمدانی میشود تا چندین تخمک سالم در یک سیکل رشد یابند. سپس تخمکها با عمل جراحی ساده و سرپایی برداشته میشوند.
گام چهارم: لقاح آزمایشگاهی (IVF/ICSI)
تخمکهای اهداشده با اسپرم همسر گیرنده لقاح داده میشوند. در صورت نیاز از روش میکرواینجکشن یا ICSI برای وارد کردن اسپرم به داخل تخمک استفاده میشود تا شانس باروری بالا رود.
گام پنجم: انتقال جنین به رحم
پس از لقاح موفق و رشد جنین تا مرحله 3 یا 5 روزگی، بهترین جنین انتخاب و از طریق یک عمل غیرتهاجمی به رحم مادر گیرنده منتقل میشود.
گام ششم: حمایت دارویی و مراقبت تا نتیجه بارداری
مادر گیرنده تا چند هفته باید داروهای هورمونی دریافت کند تا پوشش مناسب آندومتر و پایداری لانهگزینی جنین تضمین شود.
مزایای IVF با تخمک اهدایی در درمان ناباروری
- بالاترین شانس موفقیت در زنان با نارسایی تخمدان یا سن بالا
- حذف ریسک بیماریهای ژنتیک با انتخاب اهداکننده سالم
- امکان مادر شدن زنان یائسه یا بدون تخمک
- انتقال کامل صفات ژنتیک پدری به جنین
- بهبود سلامت روانی زوجین با تحقق آرزوی فرزندآوری
محدودیتها و چالشهای IVF با تخمک اهدایی
چالشهای اخلاقی و روانشناختی
- پذیرش اینکه جنین تنها نیمی از ژنتیک والدین را دارد
- دغدغه رازداری یا اطلاع فرزند از فرایند اهدایی بودن
- مسائل فرهنگی و اجتماعی خاص ایران
ملاحظات پزشکی و قانونی
- احتمال انتقال بیماریهای عفونی یا ژنتیک با وجود غربالگری
- پیچیدگی حقوقی تعیین هویت والدین
- لزوم انجام تمامی مراحل در مراکز مجاز و تحت نظارت وزارت بهداشت
نرخ موفقیت IVF با تخمک اهدایی
عوامل موثر بر موفقیت
- سن اهداکننده (جوانتر = شانس بالاتر)
- کیفیت اسپرم همسر
- سلامت رحم گیرنده
- کیفیت جنین و مراقبت پس از انتقال
در بهترین مراکز درمان ناباروری، میزان موفقیت IVF با تخمک اهدایی بین 50 تا 75 درصد گزارش شده که بسیار بالاتر از IVF با تخمک فردی در سن بالا است.
کاهش ریسک سقط و اختلالات ژنتیک
انتخاب اهداکننده سالم و انجام آزمایشهای ژنتیکی پیشرفته، خطر سقط و ناهنجاریهای مادرزادی را بهحداقل میرساند.
تجربه جهانی و مقایسه با ایران
در کشورهای پیشرفته اروپایی و آمریکایی، درمان ناباروری با تخمک اهدایی یکی از رایجترین راهکارهاست و نتایج موفقیت آمیزی نیز ثبت شده است. ایران هم در یک دهه اخیر به یکی از مراکز تخصصی و قابل اعتماد منطقه در این حوزه تبدیل شده است.
هزینهها و حمایت بیمهای
در ایران، هزینه درمان در مقایسه با کشورهای همسایه بسیار منطقیتر است اما پوشش بیمهای محدود است. برخی مراکز برای بیماران کمدرآمد برنامههای تخفیفی و حمایتی دارند. به فرد اهدا کننده تخمک مبلغ 20 الی 30 میلیون تومان پرداخت می شود.
جدیدترین روش ها در درمان ناباروری با IVF و تخمک اهدایی
- تست ژنتیکی پیش از لانهگزینی PGT برای شناسایی بیماریهای ژنتیک و افزایش شانس تولد کودک سالم
- استفاده از هوش مصنوعی در انتخاب جنین سالم با پردازش تصاویر و دادههای بیولوژیک
- کرایوپرزرویشن (انجماد جنین و تخمک) برای افزایش انعطاف زوجین در انتخاب زمان بارداری
مراقبتهای لازم پیش از شروع درمان
- اجتناب از سیگار و الکل، تغذیه سالم و ورزش منظم
- کنترل وزن و دیابت
- مدیریت استرس و خواب کافی
- حمایت روانی و مشاوره مستمر
تاثیر سلامت مرد در موفقیت درمان ناباروری
کیفیت اسپرم و سلامت عمومی پدر نیز نقش مهمی در نتیجه موفقیتآمیز این روش دارد. مصرف مکملهای تقویتی، پرهیز از داروهای مضر و داشتن سبک زندگی سالم توصیه میشود.
قوانین و ضوابط استفاده از تخمک اهدایی در ایران
در ایران، استفاده از تخمک اهدایی به صورت رسمی و شرعی، طبق فتواهای مراجع و قوانین وزارت بهداشت انجام میشود. کلیه مراحل باید در مراکز معتبر و مجاز صورت پذیرد و قرارداد حقوقی بین اهداکننده و گیرنده منعقد شود.
انتخاب مرکز تخصصی برای درمان ناباروری با تخمک اهدایی
- اعتبار علمی، تجربه و تخصص تیم درمان
- زیرساختهای مدرن و آزمایشگاهی
- سوابق موفقیت ثبتشده
- مشاوره و حمایت روانشناختی پیشرفته
- رعایت اصول محرمانگی و اخلاق پزشکی
مراقبتهای پس از انتقال جنین تا تأیید بارداری
- مصرف دقیق داروها طبق دستور پزشک
- استراحت نسبی و پرهیز از فعالیتهای سنگین
- پیگیریهای منظم آزمایش خون بتا hCG
- انجام سونوگرافی و کنترل رشد جنین
آینده درمان ناباروری با تخمک اهدایی
با رشد تکنولوژی، آینده درمان ناباروری روشنتر از همیشه است. پیوند سلولهای بنیادی، ویرایش ژنی (CRISPR) و شبیهسازی سلولهای جنسی، چشماندازهای تازهای برای زوجهای نابارور ایجاد خواهد کرد.
سوالات پرتکرار درباره IVF با تخمک اهدایی
1. آیا کودک شباهت ژنتیکی با مادر خواهد داشت؟
کودک فقط از لحاظ ژنتیکی به پدر (همسر گیرنده) و اهداکننده تخمک شباهت دارد. اما شرایط بارداری، تغذیه و سلامت مادر گیرنده، در رشد و بیان ژنهای کودک اثرگذار خواهد بود (اپیژنتیک).
2. خطرات عمده IVF با تخمک اهدایی چیست؟
خطرات عمدتاً مربوط به عوارض دارویی برای اهداکننده، احتمال بارداری چندقلویی و بهندرت مشکلات ایمنی در مادر گیرنده است که در مراکز تخصصی با مدیریت و کنترل مناسب بهحداقل میرسد.
3. راز اهدایی بودن جنین باید محفوظ بماند؟
این یک تصمیم بسیار شخصی، اخلاقی و فرهنگی است. برخی خانوادهها ترجیح میدهند کودک را در جریان قرار دهند، برخی دیگر به حفظ رازداری اعتقاد دارند. مشاوره روانشناسی پیش از درمان به شما در این تصمیم کمک میکند.
جمعبندی و توصیه نهایی
روش IVF با تخمک اهدایی نقطه امید زوجهایی است که هیچ راه دیگری برای فرزندآوری بیولوژیک ندارند. با انتخاب مرکز معتبر، انجام مراقبتها و حمایتهای روانی، و استفاده از جدیدترین تکنولوژیها، شانس بارداری موفق و تولد کودک سالم به بالاترین سطح میرسد. توصیه میشود قبل از هر تصمیم، مشاوره تخصصی و روانشناختی کامل دریافت کنید تا بهترین مسیر شخصی درمان ناباروری را انتخاب نمایید.

 عرفان زارع
عرفان زارع






 پشتیبانی عمومی
پشتیبانی عمومی